اجزاء اصلی انواع سیستم های تاسیسات و تهویه در بیمارستان عبارتند از:
- میزان تهویه: مقدار و کیفیت هوای بیرون که به داخل بیمارستان وارد می شود.
- جهت جریان هوا: جهت کلی جریان هوا در بیمارستان است که باید از بخش های تمیز به سمت بخش های آلوده باشد.
- انتشار هوا یا الگوی جریان هوا: هوای بیرون باید به طریق موثر وارد هر بخش از بیمارستان گردیده و آلاینده های تولید شده در هر بخش بیمارستان به نحو موثری خارج گردند.
موارد استفاده، مزایا و معایب سه نوع سیستم تهویه متداول تاسیسات بیمارستان شامل تهویه طبیعی، مکانیکی و ترکیبی در جدول ۱ آورده شده است.
جدول ۱: مزایا و معایب سیستم های تهویه مطبوع در بیمارستان

انواع سیستم های تاسیسات و تهویه در بیمارستان
تهویه طبیعی
نیروهای طبیعی (به عنوان مثال باد و نیروی شناوری حرارتی به علت اختلاف چگالی هوای داخل و بیرون) هوای بیرون را از طریق پنجره ها، درب ها، نورگیرها و هواکش ها به داخل ساختمان و همچنین هوای داخل را به خارج ساختمان بیمارستان هدایت می نمایند.
میزان استفاده از تهویه طبیعی در بیمارستان به آب و هوا، نقشه ساختمان و رفتار اشخاص ساکن در بیمارستان بستگی دارد.
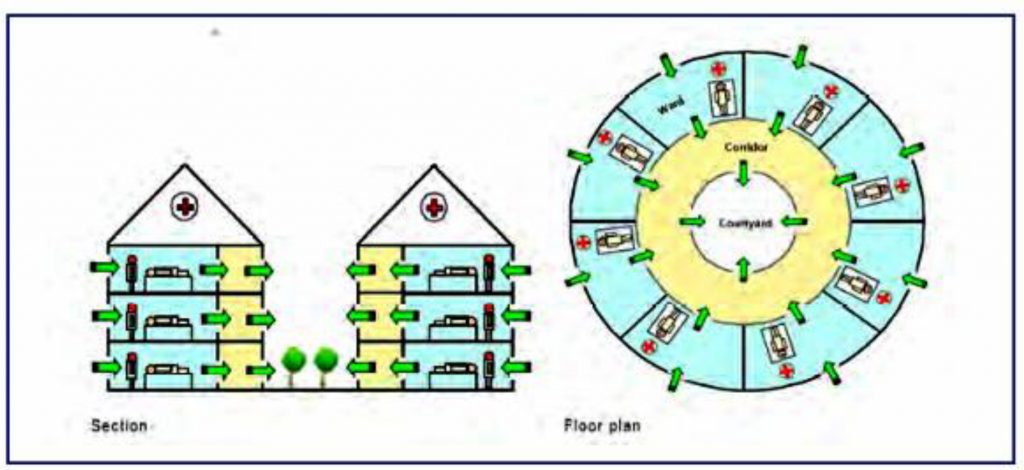
شکل 2، روش های مختلف تهویه طبیعی و شکل 3، نحوه جانمایی اتاق ها برای استفاده از حداکثر تهویه طبیعی در بیمارستان را نشان می دهند.
بیشترین تهویه طبیعی در زمانی که پنجره ها در 2 طرف اتاق باز باشند فراهم می گردد. مشکل اصلی تهویه طبیعی بستن پنجره ها در زمان شب و هوای سرد توسط همراهان بیماران می باشد. استفاده از انواع فن های اختلاط از جمله سقفی یا اگزوز فن های تعبیه شده در پنجره ها فقط در زمان تاٌمین میزان کافی هوای بیرون مجاز است چون در غیر این صورت باعث انتشار بیشتر آلاینده های هوا در اتاق بیمار می گردند.
مطابق شکل 2 تهویه طبیعی در بیمارستان می تواند از طریق استفاده از پنجره ها در 2 طرف اتاق و یا تعبیه یک کانال بزرگ در بین 2 بخش باشد.
در صورت استفاده از تهویه طبیعی برای اتاق های بیمارستان، جانمایی اتاق ها باید مانند شکل 3 باشد. مطابق این شکل جانمایی اتاق ها و تخت بیمار به گونه ای است که هوا از یک سمت وارد و از سمت دیگر خارج می شود و خروجی هوا نباید به گونه ای تعبیه شود که هوای آلوده که از روی یک بیمار مبتلا به عفونت هوابرد مانند سل عبور کرده است به سایر بخش ها منتقل و یا جهت حرکت هوا به گونه ای نباشد که این هوای عبوری تخت های مجاور را نیز در معرض عفونت های هوابرد قرار دهد بلکه باید به طور مستقیم به خارج اتاق هدایت گردد.
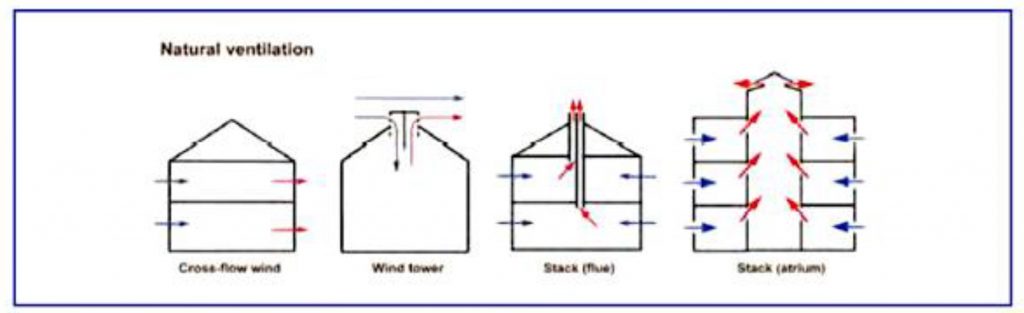
شکل ۲: روشهای مختلف تهویه طبیعی در بیمارستان
انواع سیستم های تاسیسات و تهویه در بیمارستان : تهویه مکانیکی
تهویه مکانیکی معمولاً از طریق تاسیسات فن ها ایجاد می شود. فن ها می توانند به طور مستقیم در پنجره ها یا دیوار ها، یا کانال هوا یا خروج هوا از اتاق نصب گردند. تهویه مکانیکی می تواند به طور کامل کنترل شده و با سیستم های تهویه مطبوع و فیلتراسیون ترکیب شود که در ادامه آورده شده است.
نوع سیستم تهویه مکانیکی مورد استفاده بستگی به آب و هوا دارد. در آب و هوای گرم و مرطوب نفوذ هوا باید به حداقل رسیده و همچنین تقطیر را کاهش داد. در این وضعیت سیستم تهویه مکانیکی فشار مثبت معمولا استفاده می گردد. در مقابل در اقلیم های سرد برای کاهش تقطیر باید خروج هوا از ساختمان به حداقل برسد، در این وضعیت باید تهویه با فشار منفی استفاده گردد.
برای اتاق های محل تولید آلاینده مانند حمام، توالت یا آشپزخانه اغلب از تهویه با فشار منفی استفاده می گردد. در اتاق ایزوله تنفسی مورد استفاده برای کنترل عفونت هوابرد در بیمارستان باید حداقل فشار منفی 5/2 پاسکال نسبت به راهرو حفظ گردد.
انواع سیستم های تاسیسات و تهویه در بیمارستان : تهویه ترکیبی
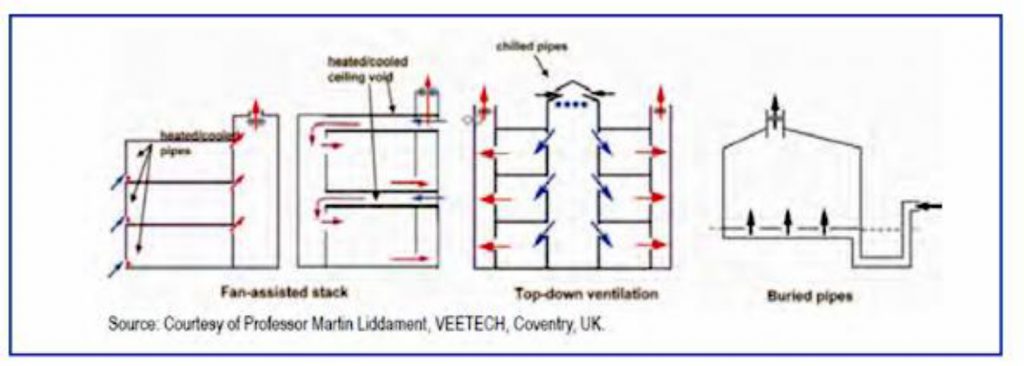
در تهویه ترکیبی (مرکب) جهت تأمین میزان جریان هوای مورد نیاز از تهویه طبیعی همراه با تهویه مکانیکی (فن) استفاده می گردد. شماتیک انواع روش های تهویه ترکیبی مورد استفاده در بیمارستان در شکل ۴ آورده شده است. در زمانی که تهویه طبیعی به تنهایی مناسب نیست، می توان از هواکش ها (فن) با قدرت مناسب برای افزایش میزان تهویه در اتاق ها استفاده گردد.این فن ها باید به گونه ای نصب گردند که هوای اتاق به طور مستقیم از طریق دیوار یا سقف به محیط بیرون تخلیه گردد. تعداد و اندازه این هواکش ها به میزان تهویه مورد نظر بستگی دارد و باید قبل از استفاده از قدرت آن اطمینان حاصل شود.
استفاده از هواکش ها در تهویه ترکیبی مشکلاتی مانند محل نصب (بخصوص برای هواکش های بزرگ)، صدا (به ویژه برای هواکش های با قدرت بالا) کاهش یا افزایش دما در اتاق و نیاز به منبع برق دائمی می باشد. که در صورت اختلال در دمای اتاق می توان از سیستم های تاسیسات سرمایشی و گرمایشی تکی و پنکه های سقفی با رعایت نکات لازم استفاده نمود.
مزایا و معایب تهویه طبیعی، مکانیکی، ترکیبی
در جدول 2 مزایا و معایب سیستم های تهویه مکانیکی، طبیعی و ترکیبی مورد استفاده در بیمارستان آورده شده است.
جدول 2: جدول سایزینگ اکسیژن و اکسید نیتروژن

انواع سیستم های تاسیسات و تهویه در بیمارستان : تهویه مطبوع
تهویه مطبوع یکی از انواع سیستم های تاسیسات و تهویه در بیمارستان و از نوع مکانیکی است که اجزاء اصلی آن سیستم تاسیسات گرمایشی، سیستم تاسیسات سرمایشی و تخلیه هوا می باشد. سیستم تهویه مطبوع چهار عامل دما، رطوبت، سرعت و پاکی هوا را به طور همزمان کنترل می نماید. از جمله اهداف پالایش هوا تاٌمین رفاه کلی افراد ساکن در یک مکان از جمله بیمارستان و همچنین از بین بردن باکتری های موجود در هوا از جمله اتاق عمل جهت جلوگیری از عفونت های بعد از عمل می باشد.
اصول پایه و بهره برداری از سیستم های تهویه مطبوع
سیستم های تهویه مطبوع در مراکز بهداشتی درمانی با اهداف زیر طراحی می شوند:
- نگهداری دما و رطوبت هوا در سطح مطلوب برای پرسنل، بیماران و ملاقات کنندگان
- کنترل بو
- حذف هوای آلوده شده
- فراهم نمودن هوای مورد نیاز برای محافظت کارمندان و بیماران مستعد به پاتوژن های بیماری زا منتقله از هوا در بیمارستان
- کاهش خطر انتقال پاتوژن های بیماری زای منتقله از طریق هوا از بیماران آلوده به سایر افراد مستعد.
یک سیستم تهویه مطبوع شامل یک ورودی و خروجی؛ فیلتر ها؛ فرایندها یا مکانیسم های اصلاح رطوبت (کنترل رطوبت در تابستان، حذف رطوبت در زمستان)؛ تجهیزات و تاسیسات سرمایش و گرمایش؛ فن، اگزوز هوای خروجی؛ کانال و دیفیوزر برای توزیع مناسب هوا می باشد.
کاهش عملکرد تجهیزات تهویه مطبوع از جمله عدم کارایی فیلتر، عایق نامناسب و نگهداری ضعیف باعث افزایش انتشار عفونت های منتقله از هوا در بیمارستان می گردد.
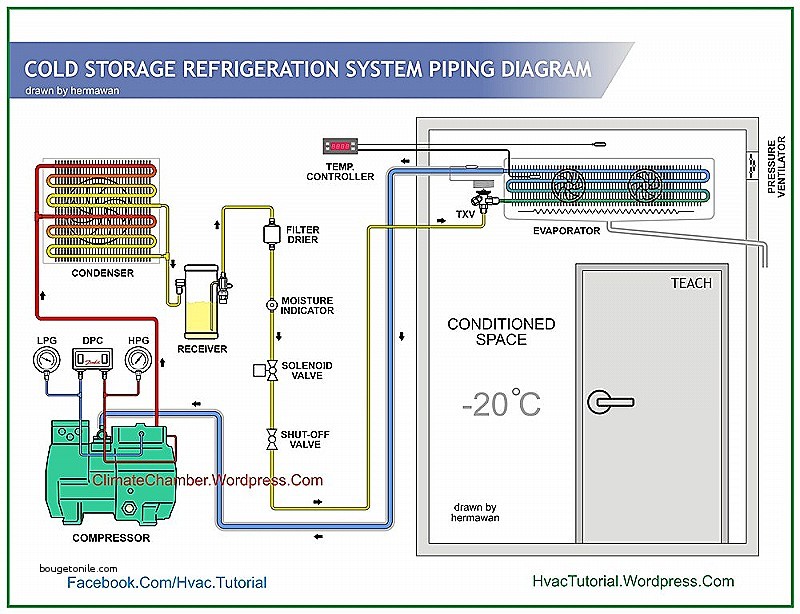
انواع سیستم های تاسیسات و تهویه در بیمارستان : سیستم تهویه مطبوع مرکزی
هوای وارد شده به سیستم توزیع پس از تنظیم دما و رطوبت از مجموعه ای فیلتر ها برای پاکسازی بیشتر عبور داده شده و در بخش های مختلف توزیع می شود، سپس از طریق کانال مجزا به سیستم تهویه مطبوع برگشت داده می شود .
در بیمارستان هوا از مکان هایی نظیر توالت معمولاً به طور مستقیم و از طریق کانال مجزا به اتمسفربیرونی باید هدایت گردد. در بخش هایی از بیمارستان که بیماران مبتلا به سل در آن بستری می باشند در صورت امکان باید هوای داخل بخش یا اتاق به بیرون منتقل و یا قبل از باز چرخش در بخش حتماً از فیلتر هپا عبور داده شود.
از سیستم پرتو ماوراء بنفش می توان به عنوان یک روش جانبی برای پاکسازی هوا در بیمارستان استفاده نمود اما نمی توان از آن به عنوان جایگزین فیلتراسیون هپا استفاده نمود.
طراحی سیستم های تهویه مطبوع در بیمارستان ها باید بر اساس پارامترهایی نظیر تنظیم درجه حرارت، تنظیم رطوبت، تنظیم فشار (جدا سازی فضاها از یکدیگر)، فیلتراسیون هوا، چرخش هوا در اتاق و یا تخلیه هوا به هوای بیرون باشد. سیستم های مختلف تهویه مطبوع عبارتند از:
۱- تهویه مطبوع منطقه ای
بهترین نوع تهویه مطبوع آن است که بتوان دما و رطوبت هر محل را به طور مستقل کنترل و تنظیم نمود و در بیمارستان ها که هر بخش آن با توجه به بیماران بستری و نوع بیماران و یا اتاق عمل و اتاق ایزوله شرایط هوایی مخصوصی را لازم دارد و نمی توان از یک مرکز، عمل تهویه را انجام داد، باید از تهویه مطبوع منطقه ای استفاده نمود. به طور کلی تهویه مطبوع منطقه ای دارای 2 نوع سیستم می باشد:
۱-۱- سیستم فن کویل با توزیع هوای تازه مرکزی
سیستم پیشنهادی جهت تاسیسات سرمایش و گرمایش در اتاق های بستری، درمانگاه، اتاق پزشکان و پرستاران و اتاق های اداری بیمارستان استفاده از سیستم فن کویل با توزیع هوای تازه مرکزی است. در این سیستم بار سرمایی و گرمایی توسط فن کویل جبران می شود و هوای مورد نیاز برای هر فضا را توسط یک دستگاه هواساز مرکزی تهیه و توسط شبکه کانال کشی به داخل اتاق ها توزیع می شود. به عبارت دیگر چون هوای تازه توسط هواساز جداگانه تاٌمین می شود در نتیجه می توان این هوا را از لحاظ دما و رطوبت و تمیزی کاملاً کنترل کرد.
معمولاً هوای تازه را از روی فیلتر های هپا عبور داده و به شرایط هوای داخل اتاق می رسانند. بزرگ ترین مزیت این سیستم کنترل موضعی دمای اتاق توسط ترموستات است. ارتباط ترموستات با موتور فن کویل که به آن فرمان روشن و خاموش می دهد و هم چنین میزان هوای تازه که ایجاد فشار مثبت می کند باید قابل کنترل باشد.
شایان ذکر است در این سیستم بایستی برای هر اتاق از فن کویل سقفی که در بالای درب ورودی نصب می شود استفاده نمود، مزیت استفاده از فن کویل سقفی این است که اولا از دسترس به دور است و ثانیاً فضای داخل اتاق را اشغال نمی کند. کانال هوای تازه نیز یا مستقیم هوا را به داخل اتاق می رساند و یا به فضای هوابندی شده پشت فن کویل ختم می شود. استفاده از این سیستم در طبقاتی که عایق حرارت کفی نداشته باشد چندان مناسب نیست.
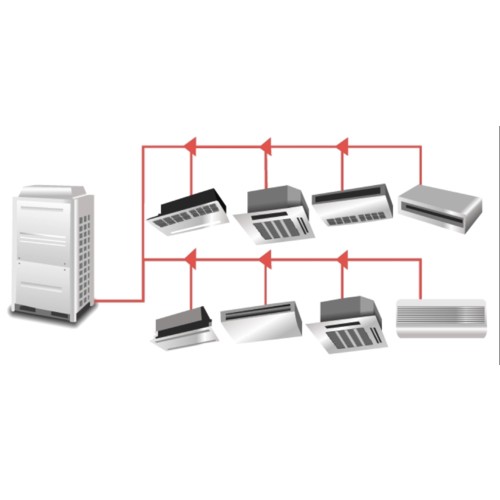
۲-۱-سیستم هوا رسان چند منطقه ای
سیستم پیشنهادی جهت تاسیسات سرمایش و گرمایش اتاق های عمل و احیاء اتاق های زایمان و جراحی در بیمارستان استفاده از هوا رسان چند منطقه ای است، اصولاً استفاده از هوا رسان های چند منطقه ای برای فضاهایی در بیمارستان پیشنهاد می گردد، که دما و رطوبت نسبی فضاهای مجاور یکسان نباشد به عبارت دیگر بخواهیم دما و درصد حذف رطوبت نسبی هر اتاق به طور جداگانه قابل کنترل و تنظیم باشد.
با توجه به این که اتاق های عمل باید با صد در صد هوای تازه کار کنند هوا سازهای اتاق عمل باید دارای یک دمپر (وسیله ای برای کنترل جریان هوا) هوای برگشت نباشد و فقط دارای یک ورودی جهت هوای تازه باشد.
در هواسازی چند منطقه ای معمولاً دو کویل سرد و گرم به طور موازی استفاده می گردد.
طرز عمل هواساز چند منطقه ای در بیمارستان بدین صورت است که به طور مثال در تابستان هوای بیرون وارد هواساز می گردد این هوا از دو مسیر مجزا یکی از روی کویل سرد عبور کرده و سرد می شود و مسیر دوم از روی کویل گرم که معمولاً در تابستان ها خاموش است عبور کرده و در واقع بدون تغییر به انتهای هواساز می رسد. در انتها محل خروج این دو هوا توسط دو دامپر مجزا یکی برای هوای سرد و دیگری برای هوای گرم مخلوط می گرددو توسط یک شبکه کانال کشی مجزا و جدا گانه به طرف فضای مورد نظر هدایت می شود.
کنترل دمای اتاق توسط ترموستات انجام می شود و در صورت نیاز به کنترل دما در داخل فضا ترموستات به دمپرهای مربوطه فرمان می دهد که به چه نسبت باز و بسته شوند تا دمای اتاق تنظیم گردد.
برای گرمایش و سرمایش فضا هایی مانند آمفی تئاتر و کتاب خانه و سالن های غذا خوری بیمارستان نیز می توان از هواساز یک منطقه ای که دارای دمپر هوای برگشت نیز باشد، استفاده نمود.
۲-تهویه با واحدهای محلی (موضعی)
۱-۲- فن کویل
در این سیستم سیال گرم و سرد مانند آب به وسیله شبکه لوله کشی، حرارت و سرمای لازم را از مرکز به دستگاهی به نام واحد تهویه محلی می رساند. این واحد از کویل حرارتی یا برودتی و ونتیلاتور در داخل یک جعبه تشکیل شده که هوای تازه و یا قسمتی از هوای برگشتی اتاق را گرفته از فیلتر گذرانده و پس از عبور از کویل حرارتی و یا برودتی وارد اتاق می نمایند. معمولاً این واحدها با شیرهای حرارتی خودکار با سرعت های مختلف ونتیلاتور تنظیم می گردند.
اغلب این واحدها را در زیر پنجره قرار می دهند که بتوان از هوای تازه خارج هم استفاده نمود. نکته قابل توجه این است که در فن کویل کنترل نسبی رطوبت نسبی هوا امکان پذیر نمی باشد. موارد مصرف این سیستم ها بیشتر برای ساختمان هایی است که هوای هر یک از اتاق ها و محل ها را بخواهند به طور مستقل کنترل یا متوقف نمایند.
مانند بخش اداری بیمارستان که با توقف دستگاه ها در مواقع خارج از ساعت اداری بار کلی سیستم پایین آورده شده و مقرون به صرفه باشد. هم چنین در ساختمان های قدیمی نظیر بیمارستان هایی که در سال های گذشته ساخته شده است و یا ساختمان هایی که امکان نصب کانال های قطور در آن ها نباشد از این سیستم استفاده می شود. با توجه به این که ممکن است اسپور قارچ ها و باکتری ها بر روی سطح کویل آن به رویشی تبدیل شود استفاده از فن کویل به منظور تاسیسات و تهویه بیمارستان باید با احتیاط لازم باشد.
پارامترهای مؤثر بر کارایی تاسیسات تهویه مطبوع
دما
سیستم های تهویه مطبوع در بیمارستان ها و مراکز بهداشتی و درمانی دارای یک یا 2 کانال هستند. در سیستم های تک کاناله هوای خنک شده باید با دمای 8/12 درجه سانتی گراد در تمام ساختمان توزیع و از یک ترموستات در انتهای کانال برای تنظیم دمای مورد نیاز با توجه به بخش استفاده گردد.
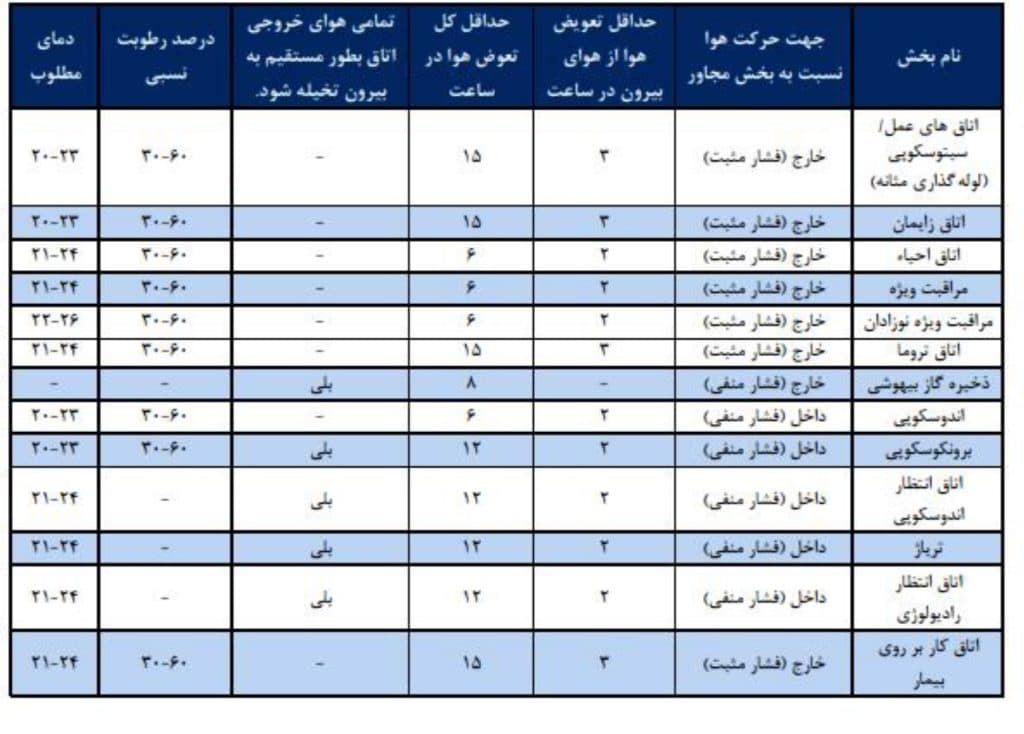
در سیستم های 2 کاناله باید یک کانال برای جریان هوای سرد و یک کانال برای جریان هوای گرم استفاده گردد. این دو کانال قبل از هر اتاق با یکدیگر مخلوط و دمای مناسب را با توجه به بخش بیمارستان فراهم می نمایند. استاندارد دما که به صورت یک عدد و یا رنج مطلوب ارائه شده است بستگی به بخش های بیمارستان متفاوت می باشد (جدول 3). دمای هوا برای اتاق عمل، آندوسکوپی و اتاق کار تمیز باید 20 الی 23 درجه سانتی گراد باشد.
جدول 3 : استاندارد تهویه بیمارستانها و مراکز درمان سرپایی در امریکا
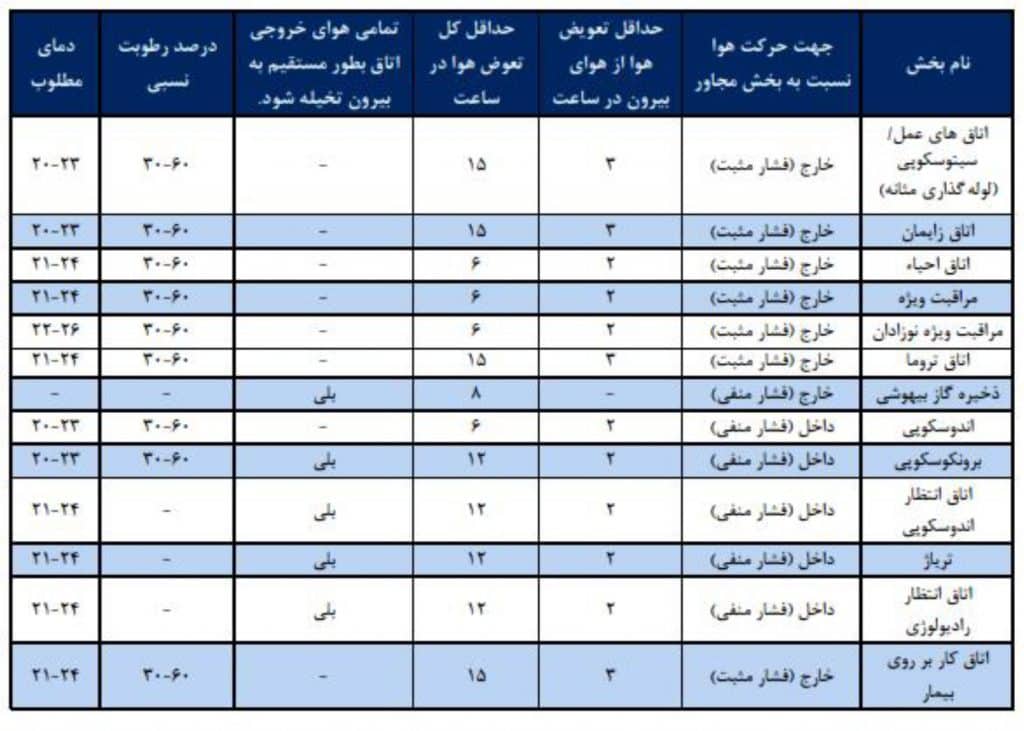
جدول 3 ادامه: استاندارد تهویه بیمارستانها و مراکز درمان سرپایی در امریکا
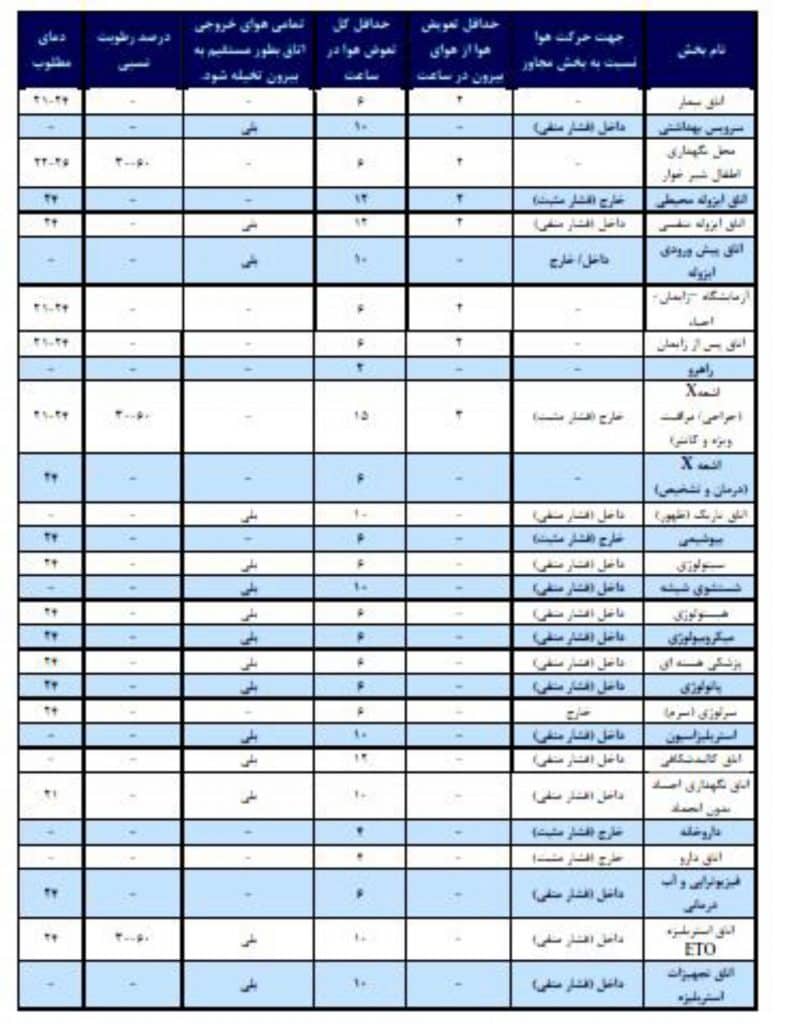
جدول 3 ادامه: استاندارد تهویه بیمارستانها و مراکز درمان سرپایی در امریکا
درجه حرارت بالاتر از 24 درجه سانتی گراد در بخش هایی که به دمای بالاتری، جهت راحتی و آسایش بیماران نیاز دارند، باید فراهم گردد. برای اکثر بخش های بیمارستان باید دمای 21 الی 24 درجه سانتی گراد فراهم گردد. البته با توجه به شرایط مثلا در بعضی از موارد اتاق عمل ممکن است نیاز به دمای کمتری داشته باشد.
رطوبت
برای بیشتر بخش های مراکز بهداشتی و درمانی برای آسایش، رطوبت نسبی 30 الی 60 درصد پیشنهاد می گردد. از چهار روش اندازه گیری رطوبت نسبی، رطوبت ویژه، نقطه شبنم و فشار بخار برای تعیین رطوبت در بیمارستان استفاده می گردد. که معمول ترین روش مورد استفاده اندازه گیری رطوبت نسبی در بیمارستان می باشد.
رطوبت نسبی بالاتر از 60 درصد علاوه بر ایجاد عدم آسایش (راحتی) ممکن است باعث افزایش رشد قارچ ها در بیمارستان گردد. استفاده از آب برای شستشوی سطوح از طریق ایجاد اسپری باعث افزایش رطوبت هوای عبوری از فیلتر می گردد.
استفاده از رطوبت سازهای مخزنی در بیمارستان و مراکز بهداشتی درمانی مجاز نمی باشد. هم چنین استفاده از مرطوب سازهایی که ایجاد میست می نمایند نیز به علت امکان ایجاد آئروسل های حاوی میکروارگانیسم ها و آلرژی زا بودن مجاز نمی باشد.
تعویض هوا
مؤثرترین روش برای کنترل آلاینده های هوا (میکروارگانیسم ها، گرد و غبار، مواد شیمیایی و دود) در منبع، تهیه هوای تمیز می باشد. روش مؤثر دیگر برای کنترل آلودگی هوای داخل از طریق تهویه می باشد. میزان تهویه برای مراکز بهداشتی درمانی توسط تعداد تعویض هوای اتاق بیان می گردد.
جهت حذف بهینه ذرات از هوای موجود در فضا، تعداد تعویض هوای اتاق باید بین 12 الی 15 بار در ساعت طراحی گردد. حداقل تعداد تعویض هوا در بخش های مختلف بیمارستان در جدول 9 آورده شده است.
بیمارستان ها و مراکز بهداشتی و درمانی به طور معمول از هوای بازچرخش داده شده استفاده می نمایند. در واقع از طریق فن ها هم فشار مثبت کافی برای حرکت باد در کانال های ساختمان و هم فشار منفی کافی برای تخلیه هوا از فضای تهویه شده و برگشت هوا به خروجی ایجاد می گردد. البته با توجه به تجمع آلاینده ها در جریان باز چرخش شده در فضا، باید بخشی از هوای آلوده به بیرون تخلیه و هوای تازه جایگزین آن گردد. که نحوه توزیع جریان هوا در فضای اشغال شده خارج از بحث می باشد.
بیمارستان های فاقد سیستم تاسیسات و تهویه مرکزی اغلب از فن کوئل به عنوان تنها منبع تهویه اتاق ها استفاده می نمایند. راهنمایی انجمن تاسیسات سرمایشی و گرمایشی آمریکا برای سیستم های جدید نصب شده، استفاده از دستگاه های فن کوئل دیواری با فیلترهای دائمی یا قابل تعویض با حداقل راندمان 68 درصد می باشد. این دستگاه ها ممکن است فقط برای بازچرخش هوا استفاده گردند.
هوای بیرونی مورد نیاز باید توسط یک سیستم جداگانه با فیلتراسیون مناسب با حداقل ۲ تعویض هوای بیرون در اتاقهای بیماران تهیه گردد. اگر اتاق مریض فقط با یک فن کویل دیواری تجهیز شده نباید اتاق به عنوان ایزوله تنفسی در بیمارستان استفاده گردد.
سیستم های تهویه غیرمرکزی دارای مشکلاتی از جمله نگهداری نامناسب فیلتر می باشند. در بیمارستان ها باید فیلترهای دستگاه ها به صورت نامنظم در حالی که مریض ها خارج از اتاق باشند، تمیز یا جایگزین گردد.
سیستم های تهویه جریان هوای لامینار برای حرکت هوا در یک مسیر منفرد به صورت افقی یا عمودی طراحی می شوند، که انتقال هوا با سرعت 5/0 متر بر ثانیه در این سیستم به حداقل نمودن زمان برای تکثیر میکروارگانیسم ها کمک می نماید. سیستم های جریان هوای لامینار در اتاق های ایزوله محیطی مراکز بهداشتی درمانی جهت کمک به کاهش خطر عفونت های منتقله از هوا (نظیر آسپرژیلوزیس) به کار می روند ، البته اطلاعات معتبری که اثبات نماید مریض بستری شده در اتاق های ایزوله محیطی باید الزاماً از جریان هوای لامینار استفاده نماید، وجود ندارد. با توجه به هزینه بالا و عدم وجود داده های کافی برای کاهش عفونت های منتقله از هوا توسط اتاق های با جریان هوای لامینار، استفاده از آن در اتاق های ایزوله محیطی بیمارستان توصیه نمی گردد.
فشار
فشارهای مثبت و منفی اشاره به اختلاف فشار بین 2 فضای مجاور دارد (به عنوان مثال اتاق و راهرو). اتاق های ایزوله تنفسی در بیمارستان باید دارای فشار منفی باشند تا میکروارگانیسم های منتقله از هوا در اتاق وارد راهرو نگردد.
اتاق های ایزوله محیطی در بیمارستان باید دارای فشار مثبت بوده و از ورود پاتوژن های منتقله از هوا در فضاهای مجاور یا راهروها به داخل اتاق و آلوده شدن فضای اتاق برای بیماران بستری شده در این اتاق ها جلوگیری نماید. استفاده از درب های ورودی که به وسیله اهرم خوکار باز و بسته می شوند در هر دو نوع اتاق فشار مثبت و منفی الزامی است.
مراکز بهداشتی و درمانی قدیمی تر اتاق های با فشار متغیر دارند، که استفاده از این اتاق ها در ساختمان های جدید و بیمارستان های بازسازی شده مجاز نمی باشد. استفاده از این اتاق ها در مراکز قدیمی نیز به علت عدم امکان تنظیم صحیح اختلاف فشار به خصوص فشار منفی چندان مطلوب نبوده و باید با اتاق های استاندارد جایگزین گردند. هر دو اتاق با فشار مثبت و منفی باید طبق مشخصات مهندسی جدول 4 نگهداری شوند.
جدول 4: مشخصات مهندسی برای اتاقها با فشار مثبت و منفی
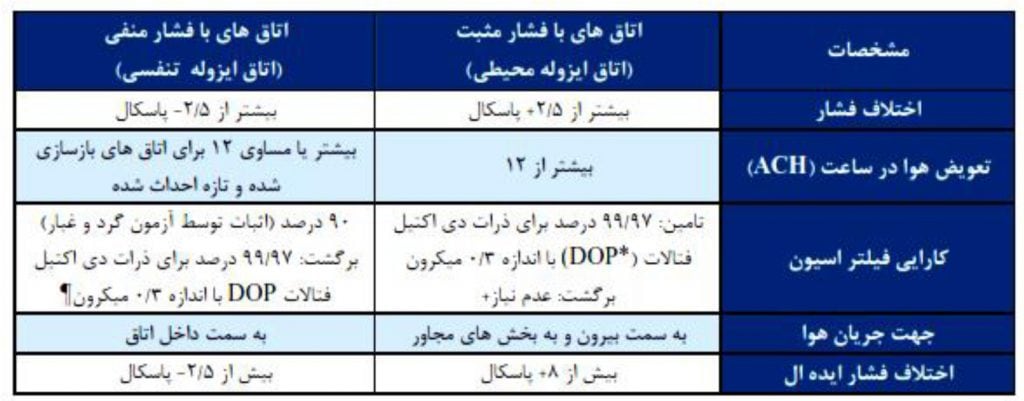
DOP: ذرات دی اکتیل فنالات با قطر 3/0 میکرون
اگر فرد هم به اتاق ایزوله محیطی و هم اتاق ایزوله تنفسی نیاز داشته باشد باید هوای برگشتی از فیلتر هپا عبور داده شده و یا به بیرون هدایت گردد.
به شرط اطمینان از محل مناسب خروجی به بیرون ساختمان، فیلتراسیون هوای خروجی از اتاق های ایزوله مورد نیاز نمی باشد.
در مراکز بهداشتی و درمانی بزرگ با سیستم تاسیسات و تهویه مرکزی، پنجره های بسته (بدون درز) به اطمینان از کارایی سیستم تهویه کمک می نماید (به خصوص با توجه به ایجاد و نگهداری اختلاف فشار). پنجره های بسته در بخش های ایزوله محیطی به کاهش خطر آلودگی به میکروارگانیسم های هوابرد از هوای بیرون کمک می نماید. در بعضی از موارد پنجره های باز منجر به انتقال عفونت های آسپرژیلوس به داخل بیمارستان می گردد. علاوه بر این همه راه های خروجی (به عنوان مثال درب های اضطراری) در بخش های ایزوله محیطی باید بسته نگه داشته شوند (به جز در موارد اضطرار) و به زنگ خطر مجهز باشند.
تأثیر راهبری و تعمیر سیستم تهویه مطبوع در کنترل عفونت
هر گونه نقص در هر یک از اجزاء تاسیسات تهویه مطبوع ممکن است منجر به عدم آسایش بیماران و کارکنان و گسترش میکروارگانیسم های هوابرد گردد. در جدول 5 خطرات بالقوه سیستم تهویه، عواقب و اقدامات اصلاحی آورده شده است. خاموش شدن سیستم های تهویه مطبوع برای اهدافی به غیر از تعویض فیلتر، تعمیرات و بازسازی ممنوع می باشد. فقط در زمانی که از فضاها استفاده نمی گردد، جریان هوا می تواند کاهش یابد.
جدول 5: مشکلات سیستم تهویه در بیمارستان و راهکارهای کاهش آن
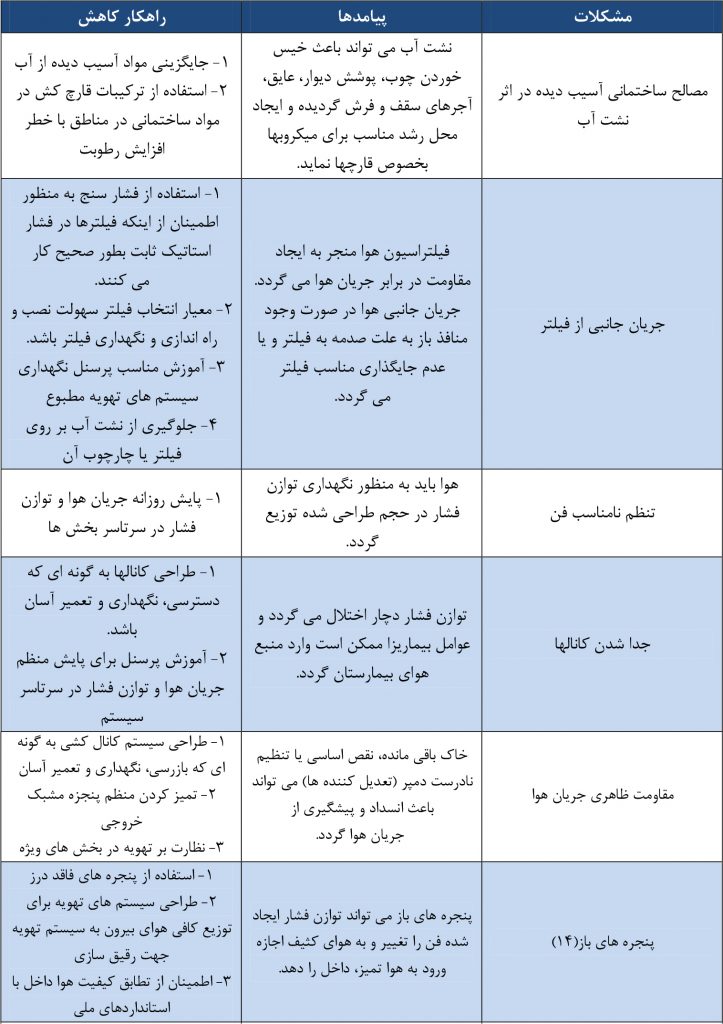
جدول 5 ادامه: مشکلات سیستم تهویه در بیمارستان و راهکارهای کاهش آن
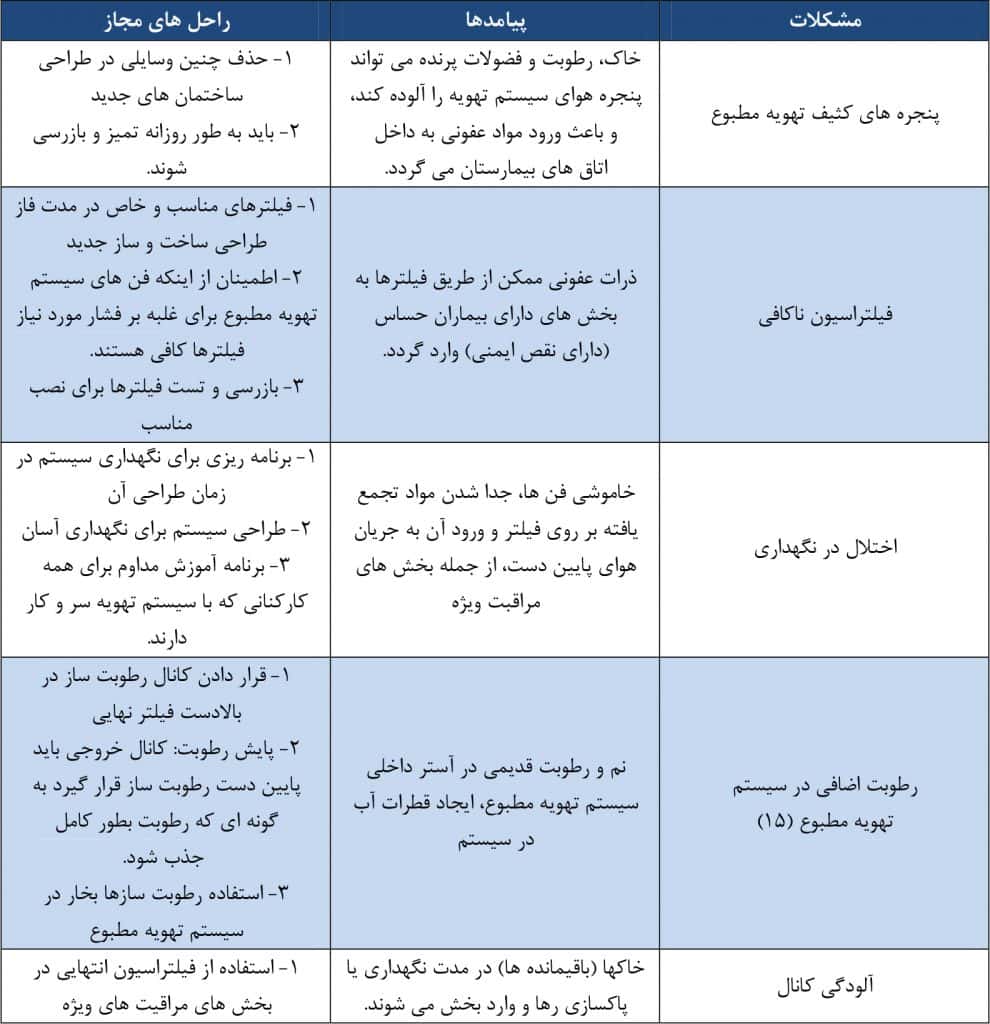
میکروارگانیسم ها در محل هایی که هوا، گرد و غبار و آب موجود است می توانند تکثیر یابند و سیستم های تهویه می تواند یکی از محیط های ایده آل برای رشد میکروب ها باشد. نگهداری صحیح سیستم های تهویه مطبوع و پایش آن باعث تأمین کیفیت هوای مطلوب و کاهش شرایط مطلوب رشد و تکثیر پاتوژن ها در بیمارستان ها می گردد.
پایش عملکرد سیستم های تهویه شامل: تعیین اختلاف فشار 2 طرف فیلتر، بازرسی مداوم فیلترها، آزمایش های فیلترهای هپا با استفاده دی اکتیل فتالات، کارایی فیلترهای با کارایی کم و متوسط و استفاده از مانومتر برای مناطق با فشار مثبت و منفی و تطابق آن با استاندارد می باشد. استفاده از تجهیزات قابل حمل با دست و کالیبره شده که قابلیت خواندن اعداد را داشته باشد برای پایش ترجیح داده می شود.
روش هایی نیز برای مشاهده و اندازه گیری کیفی اختلاف فشار (به عنوان مثال جهت جریان) شامل تست لوله دود، قرار دادن نوار، توپ پینگ پنگ یا پارچه در مسیر جریان هوا نیز پیشنهاد می گردد.
به منظور پیشگیری از پتانسیل مواجهه بیماران و کارکنان بیمارستان در زمان خاموش بودن تاسیسات تهویه مطبوع، نگهداری از کانال و اقدامات پیشگیرانه (به عنوان مثال تمیز کردن منافذ کانال ها، جایگزینی فیلترها در صورت نیاز، دفع صحیح فیلترهای استفاده شده از طریق قرار دادن آن در کیسه های پلاستیکی بلافاصله پس از تعویض آن) ضروری و مهم است. رعایت توالی بازرسی از فیلترها و پارامترهای آن در بیمارستان ضروری است.
در مراکز بهداشتی و درمانی قدیمی تر ممکن است از عایق بر روی سطح خارجی کانال ها استفاده کرده باشند که می توانند آلاینده ها را محبوس نماید. مواد به کار رفته در این عایق ها ممکن است در طول زمان شکسته و وارد سیستم های تهویه مطبوع گردد. علاوه بر این خرابی سیستم هوای ورودی می تواند باعث افزایش فشار هوا بر سیستم فیلتراسیون گردیده و باعث ایجاد آئروسل هایی از قارچ های بیماری زا گردد. محافظت از ورودی های هوا به خصوص جلوگیری از ورود فضولات پرندگان به تاسیسات تهویه به کاهش غلظت اسپورهای قارچی از هوای بیرون در بیمارستان کمک می نماید.
در صورت نگهداری ضعیف و یا نقص تاسیسات تهویه مطبوع در بیمارستان، ممکن است عفونت های ناشی از گونه های آسپیرژیلوس، سودوموناس آئرژینوزا، استافیلوکوک آرئوس و گونه های اسینتوباکتر اتفاق افتد.
کاهش رطوبت اضافی در سیستم های تهویه مطبوع می تواند تکثیر و انتشار اسپورهای قارچی و باکتری های منتقله از آب در هوای داخل را کاهش دهد. در صورت وجود رطوبت در تاسیسات تهویه مطبوع، از توقف دوره ای سیستم تهویه اجتناب گردد، چون در زمان راه اندازی مجدد منجر به افزایش خظر عفونت های منتقله از هوا می گردد. مهندسی و نگهداری مناسب سیستم تهویه مطبوع برای پیشگیری از انتشار ارگانیسم های هوا برد بسیار الزامی است.
بیمارستان باید دارای برنامه اقدام مناسب برای وضعیت اختلال در سیستم های تهویه مطبوع باشد.
این طرح عملیاتی شامل برق اضطراری است که سیستم تهویه را در بخش های با خطر بالا (به عنوان مثال اتاق های عمل، اتاق های دارای فشار مثبت و منفی، بخش های مراقبت ویژه، بخش پیوند، سرطان) روشن نگهداری می نماید. برق اضطراری باید در کمتر از 10 ثانیه متصل گردد.
در صورتی که سیستم تهویه از سیستم خارج گردد، باعث راکد شدن هوای داخل گردیده بنابراین باید زمان کافی برای فراهم نمودن هوای تمیز و استقرار دوباره هوای تمیز و تعداد مناسب تعویض هوا در ساعت به سیستم تهویه مطبوع داده شود. و حتی فیلترهای هوا به علت فعال سازی مجدد سیستم می تواند باعث بیرون راندن مقدار قابل توجهی گرد و غبار و شیوعی از اسپورهای قارچی در بیمارستان گردد، بنابراین در این مواقع فیلترها نیز باید تعویض گردند.
تمیز کردن کانال هوا در بیمارستان باعث افزایش عملکرد سیستم می گردد، اما برای کنترل عفونت فاقد مزیت خاصی می باشد. تمیز کردن کانال ها نیاز به ابزار ویژه برای خارج کردن خاک ها و یک تمیز کننده با قدرت مکش بالا برای حذف خاک ها دارد.
در بعضی از موارد از مواد شیمیایی میکروب کش یا درزگیر برای سطوح داخلی کانال ها برای کاهش رشد قارچ ها و پیشگیری از انتشار مواد معلق استفاده می نمایند. که استفاده از گندزداها یا ضدعفونی کننده برای سطوح داخلی کانال ها مورد تایید سازمان حفاظت محیط زیست آمریکا نمی باشد. که دلیل آن ها نیز عدم اختصاصی بودن این محصولات جهت کاربرد در تاسیسات تهویه می باشد.
ازطرفی طبق نظر سازمان حفاظت محیط زیست آمریکا پتانسیل گندزدایی این محصولات در سیستم های تهویه بررسی و خطرات ایمنی استفاده از این محصولات نیز بررسی نشده است. بنابراین باید از محصولاتی دارای مجوز در سیستم های تهویه استفاده گردد. اگر چه تمیز کردن ناکافی کانال های خروجی در بخش های ایزوله به عنوان یکی از دلایل کاهش فشار منفی و کاهش در میزان تعویض هوا محسوب می گردد. هیچ گونه اطلاعاتی که نشان دهد تمیزکردن کانال باعث بهبود کیفیت هوای داخل یا کاهش خطر عفونت می گردد وجود ندارد.
مطالعات سازمان حفاظت محیط زیست آمریکا نشان می دهد که غلظت ذرات معلق منتقله از هوا به علت کثیف بودن کانال هوا افزایش نمی یابد و هم چنین پاک سازی باعث کاهش غلظت نمی گردد که احتمالاً دلیل آن چسبیده بودن خاک ها به سطوح داخل کانال بوده و در نتیجه وارد فضای کانل نمی گردند.
انواع سیستم های تاسیسات و تهویه در بیمارستان : بخش دوم
فیلتراسیون
انواع روش های فیلتراسیون
حذف فیزیکی ذرات از هوا گام اول در رسیدن به هوایی با کیفیت مطلوب در فضای داخل می باشد.
فیلتراسیون مهم ترین روش پاک سازی هوا می باشد. در هنگام فیلتراسیون هوای بیرونی باید از 2 بستر یا مجموعه فیلتر (با کارایی به ترتیب 20 الی 40 و بزرگ تر یا مساوی 90 درصد) برای حذف مؤثر ذرات با قطر 1 الی 5 میکرون عبور داده شود.
مجموعه دوم فیلتر معمولاً شامل فیلترهایی با کارایی بالا است. این سیستم فیلتراسیون برای بخش های مراقبت از بیمار در بیمارستان از جمله محیط اتاق عمل کافی است. فیلتر هپا دارای کارایی حداقل 97/99 درصد برای حذف ذرات با قطر بزرگ تر یا مساوی 3/0 میکرون می باشد.
(اسپورهای آسپرژیلوس دارای قطر 5/2 الی 3 میکرون می باشند). از فیلترهای هپا برای اتاق های ایزوله محیطی و اتاق های عمل باید استفاده شود.
هزینه های نگهداری فیلترهای هپا در مقایسه با انواع دیگر فیلتراسیون بالاتر است، باید قبل از فیلتر هپا از پیش فیلترهای قابل تعویض استفاده شود که این عمل عمر فیلتر هپا را به میزان 25 درصد افزایش می دهد. اگر پس از پیش فیلتر قابل تعویض، از یک فیلتر با کارایی 90 درصد استفاده گردد، عمر فیلتر هپا تا نه برابر افزایش می یابد. این ترتیب استفاده از فیلتراسیون به نام فیلتراسیون تصاعدی نامیده می شود و به فیلترهای هپا اجازه می دهد که در بخش های مراقبت ویژه به مدت 10 سال استفاده گردد.
اگر چه فیلتراسیون تصاعدی توانایی مکانیکی فیلترهای هپا را افزایش می دهد این فیلترها ممکن است مواد شیمیایی در محیط را جذب نموده و بعداً این مواد شیمیایی را واجذب نمایند،که به موجب آن نیاز به تعویض و یا جایگزینی بیشتر می باشد. کارایی فیلتر هپا با استفاده از دی اکتیل فنالات که حاوی ذرات با قطر 3/0 میکرون می باشد باید تعیین گردد.
زمان تعویض فیلترهای هپا بسته به شرایط بهره برداری از جمله پخش مورد استفاده، رطوبت و غلظت گرد و غبار در محیط، مدت زمان مورد استفاده دارد که معمولاً یک تا سه سال یک بار باید تعویض انجام گردد، هم چنین زمان تعویض پیش فیلترها با توجه به شرایط بهره بردای فوق الذکر هر 60 الی 90 روز می باشد.
فیلترهای هپا معمولاً دارای چارچوب فلزی و انواع قدیمی تر آن دارای چارچوب چوبی می باشند.که هیچ گونه تاثیری بر کارایی آن ندارند. اما با توجه به این که در صورت وجود رطوبت در قاب چوبی ممکن است باعث رشد قارچ و باکتری گردد لذا استفاده از این نوع قاب باید با احتیاط های لازم باشد.
از واحدهای فیلتر هپای قابل جابجایی و صنعتی که هوا را به میزان 300 الی 800 فوت مکعب در دقیقه فیلتر می نمایند، در بیمارستان ها برای موارد ذیل می توان استفاده نمود:
1) بازچرخش موقت هوا در اتاق ها بدون تهویه عمومی
2) تقویت سیستم هایی که نمی تواند جریان هوای کافی را تهیه نمایند
3) افزایش راندمان.
از واحدهای فیلتر هپای قابل جابجایی در زمانی که سیستم های تهویه مطبوع در حال تعمیر است می توان استفاده نمود. اما این واحدها نمی توانند هوای تازه مورد نیاز را به میزان رضایت بخش فراهم نمایند.
تاثیر واحدهای قابل جابجایی هپا برای حذف ذرات بستگی به
1) موقعیت اتاق
2) موقعیت مبلمان و اشخاص ساکن در اتاق
3) جایگاه قرارگیری دستگاه نسبت به موجودی و محل قرارگیری وسایل در اتاق
4) محل تامین و خروجی هوا دارد. دستگاه های هپا قابل جابجایی مورد استفاده باید توانایی بازچرخش کل هوا یا تقریباً کل هوای اتاق از طریق فیلتر هپا را داشته باشند این دستگاه ها باید توانایی 12 بار و یا بیشتر تعویض هوای اتاق در ساعت را داشته باشند. معمولاً میانگین فضای اتاق 1600 فوت مکعب در نظر گرفته می شود.
ارزیابی و پایش سیستم های تهویه در بیمارستان
اصول کلی نمونه برداری از هواواژه بیوآئروسل به ذرات هوابردی اطلاق می گردد که منشاء بیولوژیکی دارند. بیوآئروسل شامل میکروارگانیسم ها (قابل کشت، غیرقابل کشت و یا مرده) هم چنین اجزاء و ذرات متابولیکی ارگانیسم های زنده (مانند اندوتوکسین ها) و فرآورده های متابولیکی می باشد.
تا قبل از سال 1970 در بیمارستان های آمریکا به طور منظم از هوا و سطوح محیط (کف، دیوار) نمونه بردای و کشت میکروبی انجام می گرفت. اما از سال 1979 به علت عدم وجود ارتباط کافی بین عفونت های مرتبط با مراکز بهداشتی و درمانی با سطوح کلی آلودگی میکروبی هوا و به خاطر عدم وجود استانداردهای معنی دار برای غلظت قابل قبول آلودگی میکروبی سطوح محیطی یا هوا، پیشنهاد حذف نمونه برداری و کشت روزانه توسط انجمن بیمارستان های آمریکا و مرکز بیماری های واگیر ارائه گردید.
باید توجه نمود که نمونه برداری میکروبی از هوا، آب و سطوح بی جان یک فرایند زمان بر و پر هزینه است که متغیرهای زیادی بر روی نتایج آن موثر بوده و آنالیز و تفسیر نتایج آن پیچیده است.
نمونه برداری از هوا برای تشخیص آئروسل ها استفاده می گردد. نمونه برداری ذرات (از طریق تعیین تعداد کل و رنج اندازه ذرات) یک روش عملی ارزیابی کارایی کنترل عفونت سیستم تهویه مطبوع با تاکید بر کارایی فیلتر در حذف ذرات قابل تنفس (کمتر از 5 میکرون) یا ذرات بزرگ تر از هوا، می باشد.
نمونه برداری از هوا در بیمارستان به صورت دوره ای و هم چنین در زمان ساخت و ساز برای تعیین کیفیت هوا، ارزیابی تاثیر روش های کنترل گرد و غبار و غیره انجام می گردد. با ارزیابی دوره ای سیستم (پارامترهایی نظیر جهت جریان هوا و فشار، تعداد تعویض هوا در ساعت و کارایی فیلتر) می توان از تهویه مناسب به خصوص برای بخش هایی نظیر اتاق مراقبت های ویژه و اتاق عمل اطمینان حاصل نمود.
موارد کاربرد نمونه برداری میکروبی از هوا عبارتند از:
1) بررسی و تحقیق درباره شیوه بیماری یا عفونت زمانی که مخازن محیطی در انتقال بیماری نقش دارند. باید توجه نمود که نمونه برداری محیطی فقط زمانی که برنامه ای برای تفسیر نتایج و اقدامی بر روی نتایج کسب شده وجود داشته باشد باید انجام گردد، و باید توجه داشت که تشخیص تفاوت بین عوامل محیطی و کلینیکی مشکل می باشد.
2) مقایسه آلودگی بین میزان عفونت های مرتبط با مراکز بهداشتی و درمانی در بیمارستان های قدیمی و تاسیسات جدید قبل از استفاده و یا پس از استفاده برای بیماران
3) نمونه برداری به منظور پایش شرایط اضطراری رخ داده در بیمارستان. این نوع از نمونه برداری می تواند برای موارد ذیل استفاده گردد: الف) تشخیص بیوآئروسل های رها شده از تجهیزات اتاق عمل بیمارستان (به عنوان مثال پاک کننده اولتراسونیک) و تعیین موفقیت تعمیرات در کاهش خطر برای عوامل بیماری زا. ب) تشخیص یک عامل بیوتروریسم در یک محیط داخلی و تعیین موفقیت در حذف یا غیرفعال سازی آن. پ) نمونه برداری جهت اهداف ایمنی.
4) اطمینان از کیفیت تجهیزات خریداری شده. جهت ارزیابی اثرات یک تغییر در روش کنترل عفونت یا برای اطمینان از این که تاسیسات تهویه و کارایی آن طبق ضمانت نامه باشد.
علاوه بر موارد فوق نمونه بردای میکروبی در بیمارستان برای کسب اطمینان از کیفیت پایش بیولوژیکی فرایند استرلیزاسیون با استفاده از اسپور باکتری ها و کشت ماهانه آب مورد استفاده در همودیالیز، نیز انجام می گردد. هم چنین نمونه برداری دوره ای جهت نظارت بر کارایی سیستم های تامین هوا از لحاظ میکروبی و ذرات از جمله فیلترها الزامی است.
نمونه برداری از هوا در بیمارستان ها و مراکز بهداشتی و درمانی برای پایش کیفیت هوا در زمان ساخت و ساز، تایید کارایی فیلتراسیون یا استفاده از فضاهای جدید قبل از استفاده، همراه با یادداشت دقیق شرایط نمونه برداری باید انجام گردد. باید توجه داشت که نمونه برداری از هوا باید در شرایط مختل نشده (عدم آشفتگی در جریان هوا) انجام گردد. در صورتی که نمونه برداری بعد از فعالیت هایی نظیر پیاده روی و جارو انجام شود، تعداد زیادی از میکروارگانیسم های هوابرد قابل تشخیص بوده و نمونه برداری صحیح نمی باشد.
نمونه برداری از ذرات و نمونه برداری میکروبی زمانی که سیستم تهویه جدید نصب شد، هم چنین نمونه برداری به ویژه برای اتاق های ایزوله محیطی جدید ساخته شده یا بازسازی شده یا اتاق های عمل نیز باید انجام گردد. نمونه برداری ذرات هم چنین باید برای تایید کارایی فیلتراسیون و تعداد صحیح تعویض هوا در ساعت نیز انجام گردد.
نمونه برداری از هوا
آلودگی های بیولوژیکی در هوا از طریق آئروسل های باکتری ها، قارچ ها، و ویروس ها و گرده های گیاهان ایجاد می گردد. صحبت کردن به مدت 5 دقیقه و هر سرفه می تواند 3000 قطره ریز و عطسه 40000 قطره ایجاد نماید.
آئروسل های بیولوژیکی معمولاً دارای اندازه بزرگ تر از 1 و کوچک تر و مساوی 50 میکرون می باشند.
فاکتورهای موثر در بقاء میکروارگانیسم ها
فاکتورهایی که بقاء میکروارگانیسم ها را در بیوآئروسل ها تعیین می کنند عبارتند از:
- محیط تعلیق
- درجه حرارت
- رطوبت نسبی
- حساسیت اکسیژن
- مواجهه با پرتوهای ماوراء بنفش یا الکترومغناطیس.
پاتوژن های Pathogen مقاوم به خشکی مانند گونه های استافیلوکوک، گونه های استرپتوکوک و اسپورهای قارچی، می توانند مسافت زیادی را از طریق هوا طی نموده و زنده باقی بمانند. این پاتوژن ها هم چنین ممکن است بر روی سطوح ته نشین و دوباره هوابرد شده و ایجاد آئروسل های ثانویه در زمان فعالیت های خاص مانند جارو کردن نمایند.
نمونه برداری میکروبی هوا برای تعیین تعداد و انواع میکروارگانیسم ها یا ذرات در هوای داخل استفاده می گردد. فاکتورهای موثر بر کیفیت هوای داخل بیمارستان شامل تعداد بیماران، تعداد بازدید کنندگان، دما، زمان روز (ساعت) یا سال (ماه یا فصل)، رطوبت نسبی، غلظت نسبی ذرات یا ارگانیسم ها، عملکرد اجزاء سیستم های تامین هوا می باشد. جهت معنی دار شدن نتایج نمونه برداری در هر بخش بیمارستان باید نتایج با نتایج سایر بخش ها و نتایج نمونه برداری در شرایط و دوره های زمانی دیگر، مقایسه و سپس گزارش شود.
ملاحظات نمونه برداری میکروبی
ملاحظاتی که باید قبل از شروع نمونه برداری میکروبی هوا در بیمارستان در نظر گرفته شود، عبارتند از:
- تعیین نوع وسایل نمونه برداری، زمان نمونه برداری، مدت زمان لازم برای نمونه برداری
- تعیین تعداد نمونه
- اطمینان از مواد و تجهیزات کافی در دسترس
- تعیین روش تشخیص (شناسایی) که بهترین بازیابی از میکروارگانیسم ها را تامین نماید.
- انتخاب یک آزمایشگاه با امکانات کافی
- تعیین خصوصیات آئروسل ها از جمله رنج اندازه ذرات و فاکتورهای محیطی
با توجه به این که تعداد ذرات و باکتری های باقیمانده در سیستم تنفسی به میزان زیادی به اندازه ذرات تنفس شده بستگی دارد، بنابراین اندازه ذرات نیز از طریق نمونه برداری هم زمان مشخص گردد. نکته ای که باید مد نظر داشت این است که ذرات بزرگ تر از 5 میکرون به طور موثر در دستگاه فوقانی سیستم تنفسی (بینی) محبوس و از طریق حرکت مژه ها حذف می گردد، و ذرات کوچک تر و مساوی 5 میکرون به ریه می رسند. بالاترین ماندگاری در آلوئل های ریه را ذراتی با قطر 1 الی 2 میکرون دارند.
روش های نمونه برداری از بیوآئروسل های Bio-aerosol هوا و تجهیزات مورد نیاز
باکتری ها، قارچ ها و ذرات در هوا می توانند با روش های و تجهیزات مشابه جدول 6 تعیین و شمارش گردند.
روش های پایه نمونه برداری شامل
1) غوطه ور سازی (برخورد) در مایعات
2) گیر انداختن بر روی سطح جامد
3) ته نشینی
4) فیلتراسیون
5) سانتریفیوژ (گریز از مرکز)
6) رسوب الکترواستاتیک و رسوب حرارتی می باشد.
جدول 6 : روشهای نمونه برداری هوا و نمونه هایی از تجهیزات مورد نیاز
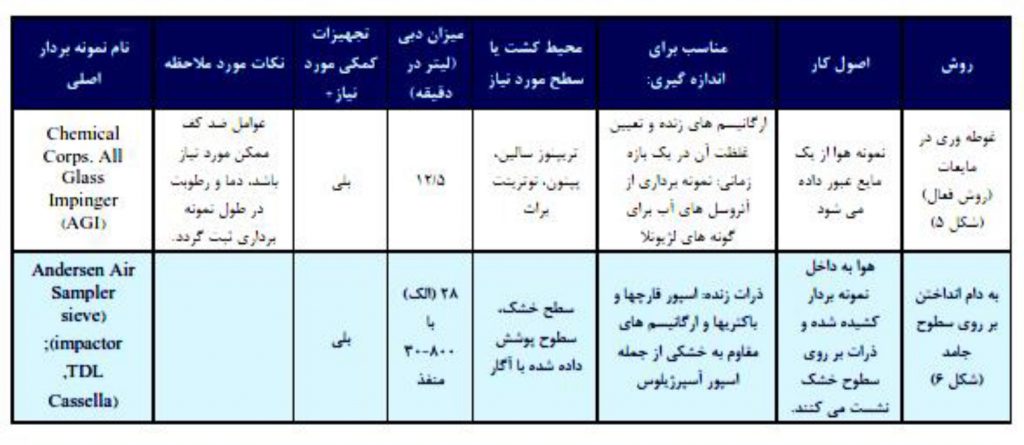
جدول 6 ادامه: روشهای نمونه برداری هوا و نمونه هایی از تجهیزات مورد نیاز
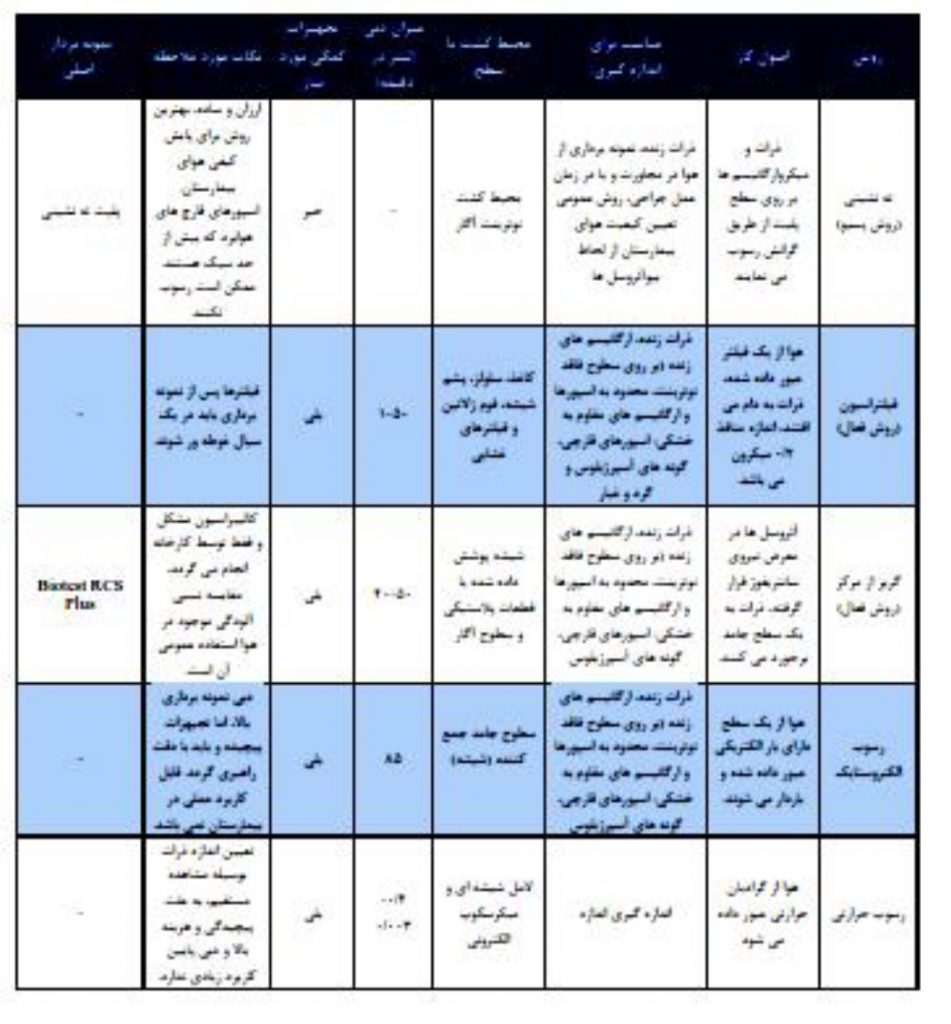
معمولاً از روش های غوطه ور سازی در مایعات، برخورد (گیر انداختن) بر روی سطح جامد و ته نشینی (بر روی پلیت) جهت نمونه برداری از هوا در بیمارستان و مراکز بهداشتی و درمانی استفاده می گردد.
نمونه برداری روش اکتیو (فعال) و پسیو (غیرفعال)
روش فعال نیاز به منبع نیرو و محیط کشت مناسب و تجهیزاتی نظیر پمپ خلاً و وسایل اندازه گیری جریان هوا دارد، نمونه برداری با استفاده از ایمپینجر و Quick Take از جمله روش های فعال می باشد.
در روش غیرفعال نظیر روش های ته نشینی و رسوبی با استفاده از پلیت هیچ گونه تجهیزات خاصی مورد نیاز نمی باشد. استفاده از روش های نمونه برداری با استفاده از پلیت برای تعیین باکتری های هوابرد یا برای اندازه گیری کیفیت هوا در زمان اقدامات پزشکی (به عنوان مثال جراحی) استفاده می گردد.
با توجه به این که در نمونه برداری به روش پلیت از نیروی گرانش استفاده می گردد، بنابراین بیشتر برای گیر انداختن ذرات بزرگ تر قابل استفاده می باشد و کارایی لازم را برای ذرات قابل تنفس (به عنوان مثال اسپورهای قارچی تکی) به ویژه در محیط هایی که هوا زیاد فیلتر شده است ندارد.
بنابراین، استفاده از این روش برای استفاده های عمومی غیر عملی می باشد.
از آن جایی که بقاء میکروارگانیسم ها با سرعت هوایی که وارد نمونه بردار می شود نسبت عکس دارد بنابراین در روش پلیت (با استفاده از نیروی گرانش برای آوردن ارگانیسم ها و ذرات و تماس آن ها با سطح) باعث افزایش پتانسیل بقاء ارگانیسم ها می گردد.
نمونه برداری به وسیله این روش ممکن است چندین ساعت طول کشیده و بنابراین استفاده از آن برای شرایط اضطراری عملی نمی باشد.
نمونه بردارهای مختلف دارای مزیت ها و نقایص متفاوتی هستند که باید در هنگام استفاده رعایت گردد و باید زمان نمونه برداری و دبی کافی فراهم گردد. روش های جدیدتر آنالیز شامل PCR و الایزا نیز در تعیین گونه ها قابل استفاده می باشد.
اطلاعات مورد نیاز جهت تعیین روش نمونه برداری اکتیو (فعال) و پسیو (غیرفعال)
با توجه به اهداف ذیل در مورد روش نمونه برداری اکتیو و پسیو باید تصمیم گیری گردد:
- بررسی وجود یک ارگانیسم خاص یا بررسی همه ارگانیسم های که ممکن است در هوا موجود باشند.
- بررسی غلظت ذرات مرئی یا ارگانیسم های زنده
- بررسی تغییرات غلظت در زمان
- بررسی توزیع اندازه ذرات جمع آوری شده
قبل از شروع نمونه برداری این نکته در نظر گرفته شود که نتایج مورد نظر از نمونه برداری باید کمی یا کیفی باشد. جهت تعیین کیفیت هوای بیمارستان تعداد میکروارگانیسم های هوابرد در هوای داخل بیمارستان با هوای بیرون مقایسه می گردد.
کمیته ی متشکل از کارشناس مهندسی بهداشت محیط، پرستار کنترل عفونت و مسئول آزمایشگاه بیمارستان با توجه به تجهیزت و امکانات بیمارستان باید در مورد روش نمونه برداری و تعداد نمونه مورد نیاز و بخش هایی که باید نمونه برداری گردد، تصمیم گیری نمایند که در این خصوص می توانند از مشاوره یک متخصص میکروبیولوژی و بهداشت محیط نیز استفاده نمایند.
بیشتر نمونه بردارها یک دبی سنج یا سرعت سنج و یک منبع خلاء را به عنوان تجهیزات کمکی نیاز دارند. استفاده از نام های تجاری دلیل تایید عملکرد آن ها نمی باشد فقط به علت ویژگی های شان در این جا آورده شده است.
معیارهای انتخاب دستگاه نمونه برداری هوا برای بیمارستان
فاکتورهای زیر در زمان انتخاب یک دستگاه نمونه برداری هوا باید مورد ملاحظه قرار گیرند:
- امکان ادامه حیات ارگانیسم نمونه برداری شده
- سازگاری با روش آنالیز (تشخیص) انتخاب شده
- میزان حساسیت ذرات به نمونه برداری
- غلظت و اندازه ذرات
- حجم هوای مورد نیاز برای نمونه برداری و مدت زمان نمونه برداری
- میزان آلودگی زمینه در بیمارستان
- شرایط هوای آزاد پیرامون بیمارستان
- کارایی مورد نظر برای جمع آوری ذرات و ارگانیسم ها توسط نمونه بردار
- مهارت مورد نیاز برای اپراتور نمونه بردار
(10 دسترسی و هزینه نمونه بردار
انواع سیستم های تاسیسات و تهویه در بیمارستان : گازهای طبی
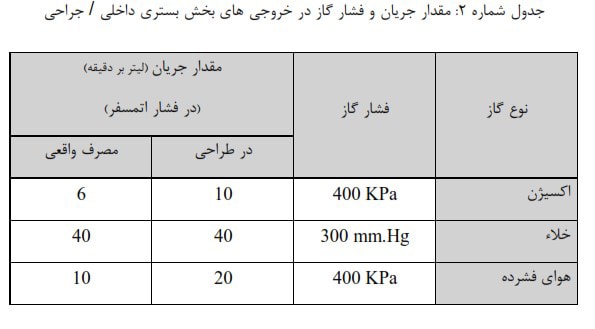
در بخشهای بستری برای بیماران معمولا گاز اکسیژن و خروجی خلاء مورد نیاز است . ممکن است در مواردی خروجی هوای فشرده با گاز طبی دیگر نیز لازم شود.
در آزمایشگاه تحقیقاتی این بخشها در بیمارستان آموزشی اکسیژن و هوای فشرده مورد نیاز است.در بیمارستانهای ناحیه ای کوچک به خصوص در نقاط دور از مراکز استانها ممکن است تامین گاز طبی مورد نیاز بیماران در اتاقهای بستری با انتقال کپسول گاز صورت گیرد. این روش احتمال خطر را افزایش می دهد:
- انتقال و آورد و برد این کپسولها در راهروها و در داخل بخشها خطر سقوط ٬ تصادم و احیانا انفجار را با خود دارد.
- در صورتی که انتقال کپسول گاز اجتناب ناپذیر باشد حمل و نقل کپسول باید در ترولیهای مخصوص که کپسول در داخل آن به طور اطمینان بخش مهار شده است صورت گیرد.
مناسبترین سیستم برای رساندن گازهای طبی مورد نیاز بیماران به بخشهای بستری در همه سطوح بیمارستانها توزیع مرکزی گازهای طبی است. در صورت انتخاب این سیستم نقاط خطر عبارتند از:
- خروجیهای گاز
- لوله کشی گاز
- جعبه های شیرهای قطع و وصل
خروجیها حساسترین و خطرناک ترین جزء از سیستم توزیع مرکزی گازهای طبی در هر بخش بستری است. برای پیش گیری از خطرهای ناشی از خروجیها رعایت استانداردهای ایمنی در ساخت خروجیها الزامی است. آزمایش خروجیها باید از طرف موسسات بهداشتی مسئول گواهی کنترل کیفیت و ایمنی داشته باشد و در آن خطرات زیر به طور اطمینان بخش پیشگیری شده باشد:
- نشت گاز از خروجی چه در زمان استفاده و چه در زمان بسته بودن
- ساخت خروجیها برای گازهای مختلف باید طوری باشد که هر گونه اشتباه غیر ممکن شود و نتوان به جای یک خروجی مورد نظر از خروجی دیگری استفاده کرد.
- گاز اکسیژن ایجاد اشتعال را تسریع می کند و در مجاورت روغن و چربی خطر انفجار دارد. بنابراین از آلوده شدن خروجیها به روغن و چربی خودداری شود.
خطرهای لوله کشی گاز بیشتر ناشی از نشت گاز از اتصال لوله و فیتینگ و نیز احتمال آلوده بودن لوله ها به روغن و چربی است. به این منظور پیش بینیهای زیر الزامی است:
- لوله های مسی که برای انتقال گاز بکار می رود پیش از مصرف چربی زدایی شود.
- لوله های مسی از زمان تحویل از طرف فروشنده تا زمان نصب از بسته بندی کارخانه خارج نشود.
- اتصال لوله به لوله یا لوله به فیتینگ از نوع اتصال لحیمی موئینگی باشد
- لوله کشی پیش از بهره برداری از نظر نشت آزمایش و گواهی شود.
جعبه شیرهای گاز بخش در محلی قرار گیرد که از ایستگاه پرستاری بخش قابل مشاهده باشد. در ساخت و نصب جعبه شیر گاز نکات زیر رعایت شود:
- انتخاب شیر طبق استاندارد و از نوعی باشد که در حالت بستن صد در صد گاز بند باشد
- اتصال شیر به لوله های مسی از نوع اتصال لحیمی موئینگی باشد.
- جعبه و شیرهای آن گواهی آزمایش و کنترل کیفیت داشته باشد.
- پس از نصب و اتصال شیرها به لوله کشی آزمایش نشت صورت گیرد.
طرحی تاسیسات گرمایی تهویه و تهویه مطبوع
طراحی تاسیسات گرمایی تهویه و تهویه مطبوع برای فضاهای داخلی بخشهای بستری باید با رعایت عوامل تاثیرگذار در تامین شرایط آسایش بیماران و کارکنان و نیز بهداشت محیط از جمله موارد مهم زیر صورت گیرد:
- موقعیت اجتماعی و اقتصادی محل احداث بیمارستان
- اقلیم محل احداث بیمارستان
موقعیت اجتماعی و اقتصادی محل احداث بیمارستان و سطح امکانات فنی و تکنولوژی آن و نیز مهارت فنی نیروی انسانی قابل دسترسی در محل در انتخاب سیستم ها و اجزای انها به دلایل زیر اهمیت دارد:
- فراهم آوردن دستگاهها و سیستمهای مورد نیاز و نصب و راه اندازی تا مرحله تحویل و بهره برداری با امکانات محلی ممکن باشد.
- فراهم آوردن اجزاء و قطعات سیستم و نیروی انسانی ماهر در دوره راهبردی و بهره برداری و نگهداری برای تعمیر و تعویض اجزای از کار افتاده در محل ممکن باشد.
به این منظور در این مقاله این تاسیسات در چهار سطح بیمارستان مورد توجه قرار می گیرد که شامل بیمارستانهای ناحیه ای ٬ منقطه ای و بیمارستانهای قطبی و کشوری است. آشکار است که نه تنها معماری بلکه همه رشته های دیگر طراحی از جمله تاسیسات گرمایی٬ تعویض هوا و تهویه مطبوع نمی تواند در این مناطق یکسان باشد و از بیمارستانهای ناحیه ای به سمت بیمارستانهای قطبی و کشوری انتخاب سیستمها و دستگاهها از ساده ( با سهولت نگهداری و راهبری) به سمت سیستمها و دستگاههای پیچیده تر( با سطح بالاتری از امکانات راهبری و نگهداری) خواهد بود.
اقلیم احداث بیمارستان هم در انتخاب سیستم و محاسبات ظرفیت آن از جمله در بخشهای بستری اثر قطعی دارد. شرایط آب و هوای و اقلیم نقاط مختلف بسیار متفاوت است.
عمده ترین و مهمترین این اقلیم ها شامل انواع زیر است:
- معتدل
- معتدل و بارانی
- سرد و کوهستانی
- گرم و خشک و بیابانی
- گرم و مرطوب
آشکار است که به خصوص طراحی تاسیسات گرمایی٬ تعویض هوا و تهویه مطبوع نمی تواند در این اقلیمهای به شدت متفاوت یکسان باشد و در طراحی سیستم ٬ محاسبات ظرفیت و نوع مصالح باید شرایط اقلیم مورد نظر به دقت مورد توجه قرار گیرد.
شرایط هوای خارج
در محاسبات تاسیسات گرمایی٬ تعویض هوا و تهویه مطبوع بخشهای بستری به شرایط هوای محل احداث بیمارستان ضرورت دارد. در این محاسبات انتخاب نقاط حداکثر مطلق (در تابستان) و حداقل مطلق (در زمستان) منطقی نیست . زیرا تعداد ساعت هایی که در سال دمای هوا به این ارقام می رسد کم است و موجب بزرگ شدن غیر لازم دستگاهها و افزایش غیر اقتصادی هزینه خواهد شد. در جداول موجود در کتابهای تاسیسات شرایط طراحی برای بسیاری از شهرهای کشور موجود می باشد.
شرایط هوای داخل
شرایط هوای داخلی بخشهای بستری برای هر یک از فضاها به عنوان راهنمای طراحی به ترتیب زیر پیشنهاد شده است:
- دمای خشک
- رطوبت نسبی
- تعویض هوا
- فشارهای نسبی
- تصفیه هوا
- سطح صدای نامطلوب
- بار روشنایی
شرایطی که در این جداول آمده از استانداردهای پیشنهاد شده برای بناهای درمانی در کشورهای پیشرفته صنعتی گرفته شده و نباید به عنوان مقررات الزامی تلقی شود. آشکار است که شرایط فضاهای داخلی در بناهای درمانی از جمله بخشهای بستری بیمارستانها باید با توجه به اقلیم محل ساختمان و نیز موقعیت اجتماعی و اقتصادی آن از جمله سطح ظرفیت بیمارستان ٬ انتخاب و ارقام جداول پیوست انعطاف پذیر تلقی شود.
دمای هوا
کنترل دماهای فضاهای داخلی بخشهای بستری اساسا به منظور حفاظت بیماران و کارکنان در برابر هوای سرد( در فصل سرد) و هوای گرم( در فصل گرم) لازم است. در منطقه محیطی مانند اتاق بیمار که معمولا اتاق جدار خارجی و پنجره و شیشه خارجی دارد در فصل سرد لازم است هوای اتاق گرم شود و دمای هوای آن در حدود مورد نظر کنترل شود.
در اقلیم های سرد و کوهستانی که دمای هوای خارج نسبت به دمای آسایش خیلی پایین تر و فصل سرد نسبتا فصل نسبتا طولانی تر است گرم کردن منطقه محیطی بخش اهمیت و ضرورت بیشتری دارد.در فضاهای محیطی در فصل گرم لازم است هوای اتاق خنک شود و دمای آن در حدود مورد نظر کنترل شود. در اقلیمهای گرم و مرطوب و نیز گرم و خشک و بیابانی که دمای هوای خارج نسبت به دمای آسایش خیلی بالاتر و فصل گرم نسبتا طولانی است خنک کردن منطقه محیطی بخش اهمیت و ضرورت بیشتری دارد. در منطقه محیطی در فصل های بینابینی گرم کردن و خنک کردن مکانیکی هوا کمتر ضرورت دارد.
- در اقلیم معتدل و بارانی که در فصل های بینابینی هوای بیرون نزدیک به شرایط آسایش است می توان بدون گرم کردن و یا خنک کردن فضاهای این منطقه شرایط مناسب داشت.
- در اقلیم گرم و بیابانی و کویری که اختلاف دمای شب و روز زیاد است در فصلهای بینابینی غالبا استفاده از سیستمهای مکانیکی برای خنک کردن یا گرم کردن لازم می شود. در این صورت تا ۳ درجه سانتیگراد اختلاف نسبت به ارقام جدول ممکن است بدون سیستمهای گرم کننده و یا خنک کننده شرایط قابل تحملی را در فضاهای منطقه محیطی پیش بینی کرد.
- در اقلیم سرد و کوهستانی در فصل های بینابینی غالبا استفاده از سیستمهای مکانیکی برای گرم کردن لازم می شود. در این صورت تا ۳ درجه سانتیگراد اختلاف نسبت به ارقام جدول ممکن است بدون سیستمهای گرم کننده شرایط قابل تحملی را در فضاهای منطقه محیطی پیش بینی کرد
- در منطقه داخلی که معمولا جدار خارجی و پنجره و شیشه خارجی ندارداقلیم محل ساختمان در فصلهای مختلف سال اثری در دمای هوا ندارد. بار اصلی این فضا ها در همه فصل ها بار سرمایی است که از چراغ ٬ جمعیت و دستگاههای گرمازا ناشی می شود.
در اتاقهایی که کارکرد حساس ندارد و در منطقه داخلی قرار دارند ممکن است با تخلیه هوا شرایط نسبتا قابل تحملی را فراهم کرد. در اتاقهایی که کارکرد حساس دارند و در منطقه داخلی قرار دارند ممکن است خنک کردن هوا در همه فصلها ضروری باشد.
رطوبت هوا
کنترل رطوبت نسبی هوا در فضاهای درمانی از جمله از بخشهای بستری داخلی/جراحی به منظور های زیر مورد توجه قرار می گیرد:
- تامین شرایط آسایش در اتاقهای بیمار خواب و دیگر فضاهای کار کارکنان
- جلوگیری از خشکیها که احتمال جرقه زدن ناشی از پدیده الکترواستاتیک را افزایش می دهد .
- جلوگیری از خشکی یا رطوبت زیاد که احتمال انتشار عفونت را افزایش دهد.
ارقام مبنا برای فضاهای مختلف در جداول آمده است. کنترل دقیق رطوبت نسبی هوا جز در فضاهای حساس ضرورت ندارد.
- در اقلیمهای معتدل و معتدل بارانی کنترل رطوبت نسبی حتی در اتاقهای بستری بیمار ضرورت ندارد. معمولا تعویض هوا در این فضاها رطوبت نسبی را در حدود قابل قبول تامین می کند.
- در اقلیم سرد و کوهستانی گرم کردن هوا در فصل سرد موجب کاهش رطوبت نسبی و خشک شدن هوا می شود . در این شرایط افزایش رطوبت توصیه می شود.
- در اقلیم گرم و خشک بیابانی به خصوص در بیمارستانهای منطقه ای ٬ قطبی و کشوری رطوبت زنی در فصل های گرم و سرد توصیه می شود.
- در اقلیم گرم و مرطوب که رطوبت هوای خارج از مسیرهای گوناگون به فضاهای داخلی/ جراحی نفوذ می کند ٬ کنترل رطوبت نسبی لازم است. کاهش رطوبت نسبی در این شرایط در فصل گرم مطلوب است.
کنترل رطوبت نسبی در فضاهای زیر اهمیت دارد:
- اتاق معاینه و درمان
- اتاق ایزوله
در برخی کاربردها (مثلا برای سوختگی) اتاق ایزوله ممکن است به کنترل دقیق رطوبت نیاز داشته باشد.در سطح بیمارستانهای منطقه ای ٬ قطبی و کشوری برای کنترل دقیق رطوبت نسبی در اتاقهای ایزوله باید پیش بینی های لازم صورت گیرد.
تعویض هوا
در بخشهای بستری داخلی/ جراجی به منظورهای زیر باید تعویض هوا پیش بینی شود:
- تامین اکسیژن لازم برای تنفس بیماران و کارکنان
- ایجاد جریان هوا و جلوگیری از راکد ماندن هوای تمام یا قسمتی از هوای فضاها ( راکد ماندن هوا٬ محیط مناسبی برای تکثیر و انتشار عفونت است).
- تخلیه هوای آلوده و بویناک از فضاهای درمانی
ارقام مبنا برای فضاهای مختلف این بخشها در جداول آمده است.
به منظور تامین اکسیژن لازم برای تنفس بیماران و کارکنان ورود هوای بیرون ( خارج از ساختمان) به مقدار حداقل مورد نیاز در همه اقلیمها ضروری است.تعویض هوا به این منظور ممکن است به طور طبیعی یا بطور مکانیکی صورت گیرد. ایجاد جریان هوا ممکن است با استفاده از تعویض هوای طبیعی یا مکانیکی باشد. روش تامین حداقل جریان هوا بر حسب نوع سیستم انتخابی برای اتاقهای بیمار خواب ممکن است متفاوت باشد زیرا از اقلیم محل ساختمان و نیز سطح بیمارستان ( ناحیه ای٬ منطقه ای٬ قطبی و یا کشوری) تبعیت می کند.هوای آلوده و بویناک باید از فضاهای داخلی بخشهای بستری به بیرون از ساختمان تخلیه شود.
- نقاطی که در این بخشها به تخلیه هوا نیاز دارند:
- سرویسهای بهداشتی
- اتاق کار کثیف
- پیش ورودی اتاق ایزوله
- اتاق جمع آوری کثیف
تخلیه هوای ایزوله باید از تخلیه هوای آلوده فضاهای دیگر جدا و مستقل باشد.
- مقدار تخلیه هوا از هر یک از فضاها باید با توجه به مقدار تعویض هوای توصیه شده برای آن تعیین شود.
در هر اتاق دریچه تخلیه هوا باید در آلوده ترین قسمت آن اتاق قرار گیرد و از دریچه ورود هوا فاصله داشته باشد.
فشارهای نسبی
منظور از کنترل فشارهای نسبی این است که فشار هوا در اتاقها و راهروها نسبت به هم تنظیم شود به طوری که در جریان هوا در فشارهای داخلی همواره از قسمتهای تمیز به قسمتهای کثیف باشد
- تنظیم فشارهای نسبی هم در فضاهای داخلی یک بخش بستری نسبت به هم و هم در رابطه بین کل یک بخش بستری نسبت به فضاهای مجاور آن ( از جمله راهروها) باید رعایت شود.
- در داخل یک اتاق هم جریان هوا بهتر است از سمت فضاهای تمیز به سمت فضاهای کثیف باشد.
- ارقام مبنا برای فشارهای نسبی فضاهای مختلف بخش های بستری در جدول ۱ پیوست آمده است.
کنترل و تنظیم فشارهای نسبی در این بخشها اهداف زیر را در نظر دارد:
- حفاظت فضاهای تمیز در برابر ورود هوای آلوده( از جمله عفونی)
- هدایت هوای آلوده ( یا عفونی) به سمت فضاهای کثیف
در بخشهای بستری فشار هوای فضاهای زیر باید نسبت به فضاهای مجاور مثبت باشد:
- اتاقهای بیمار خواب
- اتاق ایزوله
- ایستگاه پرستاری
- اتاق دارو و کار تمیز
- اتاق معاینه و درمان
- آبدارخانه و توزیع خوراک
- انبار رخت تمیز
در بخشهای بستری فشار هوای فضاهای زیر باید نسبت به فضاهای مجاور منفی باشد:
- سرویسهای بهداشتی
- اتاق کار کثیف
- اتاق نظافت بخش
- اتاق جمع آوری کثیف
در بخشهای بستری داخلی/ جراحی اتاق ایزوله شرایط متفاوتی ممکن است داشته باشد. ممکن است لازم شود بیمار بستری در این اتاق در برابر باکتری های ورودی با هوا محافظت شود و یا آن که نوع بیمار طوری باشد که دیگران باید در برابر آن حفاظت شوند.
- برای آن که بتوان به شرایط متفاوت اتاق ایزوله پاسخ داد مناسبترین راه این است که اتاق ایزوله پیش ورودی داشته باشد و پیش ورودی هر گونه جریان هوا بین اتاق ایزوله و راهروی بخش را غیر ممکن کند.
- در این راه حل پیش ورودی نسبت به هر دو طرف ( اتاق ایزوله و راهرو) فشار منفی خواهد داشت و هوای آلوده ورودی به آن در همان فضا تخلیه خواهد شد.
- ورود هوای اتاق ایزوله به پیش ورودی در هر نوع کارکرد اتاق ایزوله قابل قبول است. چون پیش ورودی محل کار کثیف اتاق ایزوله محسوب می شود و انواع وسایل کثیف و ظروف خوراک پس از مصرف در اتاق ایزوله باید در پیش ورودی شست و شو و ضد عفونی شود.
در تنظیم فشارهای نسبی داخل بخش بستری به راهروهای خارجی آن لازم است الزامات حفاظت از آتش و دود در مسیر تخلیه بخش از بیماران و کارکنان به هنگام آتش سوزی احتمالی رعایت شود.
تصفیه هوا
منظور از تصفیه هوا حفاظت بیماران و کارکنان در برابر آلودگی های هوا و کاهش انتشار باکتری (عفونت) در فضاهای بخش های بستری است.ارقام مبنا برای تصفیه هوای فضاهای مختلف بخش های بستری در جداول آمده است. انتشار آلودگی و عفونت توسط هوا در این بخشها از راههای زیر ممکن است صورت گیرد:
- ورود هوای بیرون برای تعویض هوا: هوای بیرون علاوه بر ذرات گرد و غبار معمولا شامل عناصری است که در صورت تجاوز از درصد معینی برای سلامتی زیان آور است. نوع عناصر و درجه آلودگی آن بر حسب اقلیم و محل احداث بیمارستان متفاوت است.
- ورود هوا از سیستم هوارسانی به فضا که ممکن است هوای آلوده یا عفونی را از طریق بازگردانی هوای فضاهای آلوده این بخشها ( یا احتمالا بخشهای دیگر) دوباره به این فضاها تزریق کند.
- تخلیه هوای برخی فضاهای آلوده یا عفونی این بخشها به بیرون از ساختمان که موجب آلوده شدن هوای بیرون ( یا احتمالا ورود مجدد به فضاهای بخشهای بستری) شود.
وسایل تصفیه هوا
- مناسبترین وسیله تصفیه هوا نصب فیلتر در مسیر جریان هوا است
- انواع فیلترها بر حسب درجه بزرگی ذرات و درصد مقدار حذف ذرات طبقه بندی شده است و در هر مورد با توجه به نیاز تصفیه هوا لازم است فیلتر مناسب انتخاب شود
- فیلترهایی که در مسیر جریان هوا قرار می گیرند بر حسب نیاز ممکن است در یک یا دو یا سه بستر انتخاب شوند.
در بخشهای بستری فضاهایی که لازم است در برابر آلودگی ( یا احتمالا عفونت) هوا حفاظت شوند عبارتند از:
- اتاق معاینه و درمان
- اتاق دارو و کار تمیز
- اتاق ایزوله
در بخشهای بستری در حالتی که بیمار عفونی باشد به منظور حفاظت از آلودگی محیط بیمارستان تخلیه هوای اتاق ایزوله لازم است با نصب فیلترهای ضد باکتری باشد.
انتخاب سیستم
به منظور کنترل شرایط هوای فضاهای داخلی بخشهای بستری لازم است سیستمهای تاسیسات مکانیکی معینی در هر مورد بررسی و انتخاب شود. در انتخاب سیستم دو عامل زیر باید مورد توجه قرار گیرد:
الف) اقلیم محل ساختمان
- سرزمین کشور ما ایران شامل اقلیمهای بسیار متفاوتی است. جداول شرایط طراحی را برای تعدادی از شهرهای کشور در اقلیمهای متفاوت به دست می دهد.
- آشکار است که نمی توان سیستم واحدی برای همه این اقلیم ها به طور یکسان انتخاب کرد.
- در این راهنما اقلیمهای کشور به ۵ گروه زیر تقسیم شده است:
- معتدل
- معتدل و بارانی
- سرد و کوهستانی
- گرم و خشک و بیابانی
- گرم و مرطوب
امکانات فنی و تکنولوژی
موقعیت اجتماعی و اقتصادی محل احداث بیمارستان و سطح امکانات فنی و تکنولوژی آن و نیز سطح مهارت فنی نیروی انسانی قابل دسترسی در محل٬ در انتخاب سیستم اهمیت زیادی دارد.آشکار است که نمی توان سیستم واحدی برای کنترل شرایط هوای داخلی بخشهای بستری در همه بیمارستانهایی که در موقعیت های اجتماعی و اقتصادی متفاوت احداث می شوند به طور یکسان انتخاب کرد.
در این راهنما سیستمهای تاسیسات مکانیکی بخشهای بستری در ۴ سطح از بیمارستانها مورد بررسی قرار می گیرد:
- بیمارستانهای ناحیه ای
- بیمارستانهای منطقه ای
- بیمارستانهای قطبی
- بیمارستانهای کشوری
سیستمهایی که برای هر اقلیم و هر سطح از بیمارستان در این راهنما پیشنهاد شده شامل توصیه هایی است که ممکن است به طراح در انتخاب سیستم مناسب در هر مورد کمک کند و نباید آنرا به عنوان مقررات الزامی تلقی کرد. به دلایل زیر این سیستمها باید انعطاف پذیر تلقی شود.
- اقلیم مورد نظر طراح ممکن است با هیچ یک از ۵ اقلیم ارایه شده دقیقا تطبیق نکند.
- امکانات فنی و سطح تکنولوژی و نیز نیروی انسانی ماهر در محل احداث بیمارستان مورد نظر ممکن است با هیچ یک از ۴ سطح بیمارستان ارائه شده دقیقا تطبیق نکند.
انواع سیستم های تاسیسات و تهویه در بیمارستان : اقلیم معتدل
فضاهای محیط بخش های بستری داخلی/ جراحی که معمولا به خارج ساختمان پنجره و دیوار دارند در بیشتر ماههای سال ( فصل بینابینی) بدون کمک تاسیسات مکانیکی ممکن است شرایط هوای نسبتا متعادلی داشته باشند. اتاقهای خواب بیمار معمولا به بیرون پنجره دارند و در ردیف فضاهای محیطی قرار می گیرند.
در فصل های محیطی بینابینی شرایط هوای این فضاها غالبا به ترتیب زیر است:
- دمای هوای داخل به دمای هوای خارج نزدیک است
- کنترل دقیق رطوبت در این فضاها ضروری نیست. تعویض هوا و ورود هوای خارج ممکن است رطوبت نسبی هوای داخل را به رطوبت نسبی هوای خارج نزدیک کند.
- تعویض هوای این فضاها می تواند از طریق درزهای پنجره ها یا از طریق چند نوبت باز کردن پنجره ها صورت گیرد( تعویض هوای طبیعی)
- در شرایط عادی تصفیه هوای این فضاها ضروری نیست و در صورتی که هوای خارج آلودگی غیر عادی نداشته باشد تعویض هوای طبیعی موجب تخلیه هوای آلوده داخلی و ورود هوای تازه خارج می شود.
در فصل سرد فضاهای محیطی در این اقلیم در طول ۲-۳ ماه نیاز به گرم کردن دارند. در انتخاب تاسیسات مکانیکی برای گرم کردن این فضاها نکات زیر لازم است رعایت شود:
- در بیمارستانهای ناحیه ای برای گرم کردن فضاهای محیطی می توان از رادیاتوربا آب گرم کننده استفاده کرد.
- مناسبترین محل نصب رادیاتور در فضاهای محیطی از جمله اتاق بیمار زیر پنجره است
- رادیاتور باید شیر ترموستاتیک داشته باشد تا دمای آن در حدود مورد نیاز قابل کنترل باشد.
- رادیاتور باید از نوعی انتخاب شود که زوایای غیر قابل دسترسی نداشته باشد و تمیز کردن سطوح خارج آن به آسانی امکانپذیر باشد
- اگر رادیاتور در فرورفتگی دیوار قرار گیرد باید فضای کافی در آن برای دسترسی و سرویس پیشنهاد شود.
- در بیمارستانهای منطقه ای ٬ قطبی و کشوری در این اقلیم برای گرم کردن فضاهای محیطی بخشهای بستری داخلی/جراحی به خصوص اتاقهای بیمار می توان از سیستمهای زیر استفاده کرد:
- نصب فن کویل در هر اتاق
- هوارسانی مرکزی
در فصل گرم فضاهای محیطی در این اقلیم در طول ۱-۲ ماه نیاز به خنک کردن دارند . در انتخاب تاسیسات مکانیکی برای خنک کردن این فضاها نکات زیر لازم است رعایت شود:
- در بیمارستانهای ناحیه ای برای خنک کردن فضاهای محیطی می توان از کولر تبخیری استفاده کرد. در صورت استفاده از کولر آبی توجه به نکات زیر اهمیت دارد:
- در صورتی که اختلاف دمای هوای داخل و خارج زیاد نباشد و بتوان دمای هوای داخل را در فصل گرم حداکثر تا حدود ۲۸ تا ۲۹ درجه سانتیگراد نگاه داشت دیگر نیازی به استفاده از کولر آبی نیست.
- استفاده از کولر آبی در فصل گرم در صورتی قابل توجیه است که با این سیستم دمای هوای داخل از ۲۹ درجه سانتیگراد بالا تر نرود. در غیر اینصورت بهتر است از این سیستم صرفنظر شود.
- با استفاده از کولر آبی می توان در تمام طول سال از این طریق هوای مورد نیاز را تامین کرد.
- چون کولر آبی همواره مقدار قابل توجهی هوای خارج را به فضاهای داخلی تزریق می کند باید برای تخلیه هوای اضافی از این بخشها دهانه خروج هوا پیش بینی شود تا فشار هوای داخل از حد قابل قبولی بالاتر نرود.
- کولر آبی همواره مقدار قابل توجهی رطوبت به فضاهای داخلی تزریق می کند. برای معتدل کردن رطوبت نسبی هوای داخل می توان از طریق باز کردن چند نوبت پنجره در شبانه روز هم از میزان رطوبت هوا کاست و هم قسمتی از هوای خروجی را تخلیه کرد.
- چون ممکن است پوشالها ی مرطوب کولر تبخیری موجب انتشار برخی ذرات زیان آور برای سلامتی در این فضاها شوند استفاده از سیستم تست ادواری هوای اتاق بیمار ضرورت دارد.
- در بیمارستانهای منطقه ای ٬ قطبی و کشوری در این اقلیم به منظور کنترل دمای فضاهای محیطی در فصل گرم به خصوص در اتاقهای بیمار می توان از سیستمهای زیر استفاده کرد:
- نصب فن کویل در هر اتاق
- هوارسانی مرکز
- در صورت استفاده از فن کویل توجه به نکات زیر اهمیت دارد:
- سیستم هوارسانی توانایی کنترل دما و رطوبت در فصل گرم و در فصل سرد تامین فشارهای نسبی٬ تعویض هوا و تصفیه هوا را دارد.
- هوارسانی در بخشهای بستری داخلی/جراحی می تواند بازگردانی به دستگاه هوارسان را داشته باشد.
- دستگاه هوارسانی ٬ کانال رفت و برگشت و دریچه های هوا باید با توجه به سطح صدای نامطلوب ٬ کنترل عفونت ٬ ایمنی و صرفه جویی در مصرف انرژی با دقت محاسبه و انتخاب شود.
- چون سیستم هوارسانی علاوه بر توانایی های بالا در داخل اتاق تنها به دو دریچه رفت و برگشت محدود می شود از نظر کنترل عفونت و اشغال فضای اتاق بیمار بر سیستمهای دیگر برتری دارد.
- با استفاده از سیستم هوارسانی امکان کنترل جداگانه جریان هوای هر اتاق بستری ممکن نیست. این سیستم توسط کنترلهای الکتریکی(یا بادی) دستگاه هوارسان تنها قادر است دمای هوای اتاقهایی را که در یک منطقه هوارسانی قرار دارند کنترل کند.
فضاهای منطقه داخلی بخشهای بستری داخلی/جراحی
در بخشهای بستری داخلی/ جراحی غالبا برخی اتاقها در داخل قرار می گیرند. به این معنا که هیچ پنجره یا دیوار خارجی ندارند. اتاقهای زیر در این بخشها ممکن است در فضاهای منطقه داخلی قرار گیرند:
- اتاق معاینه و درمان
- اتاق دارو و کار تمیز
- ایستگاه پرستاری
- اتاق تجهیزات
استقرار اتاق بستری در فضاهای منطقه ای داخلی این بخشها مطلوب نیست.
فضاهای داخلی در همه ماههای سال به خنک کردن نیاز دارند زیرا به دلیل نداشتن جدارهای خارجی تغییرات دمای خارجی بر شرایط هوای داخل آنها مستقیما تاثیر ندارد. بارهای وارده بر شرایط هوای آنها معمولا ناشی از چراغها٬ جمعیت و احتمالا برخی دستگاههای گرما زا است. از نظر تاسیسات مکانیکی این بارها همه بار سرمایی محسوب می شوند.مناسبترین سیستم برای کنترل شرایط این فضاها سیستم هوارسانی است.
- با سیستم هوارسانی می توان شرایط مورد نیاز این فضاها از قبیل کنترل دما و رطوبت٬ سطح صدای نامطلوب٬ کنترل عفونت٬ ایمنی٬ فشارهای نسبی٬ تعویض هوا و صرفه جویی در مصرف انرژی را کنترل کرد.
- در این اقلیم در فصل سرد و فصلهای بینابینی با استفاده از دمای هوای سرد خارج غالبا تامین انرژی سرمایی مورد نیاز این فضاها برای پاسخگویی به بارهای داخلی امکان پذیر است. به این منظور در فصل سرد می توان به کمک کنترل خودکار مقدار هوای خارج را که به سیستم تزریق می شود به مقدار مورد نیاز افزایش داد.
- در این اقلیم در فصل گرم با سیستم هوارسانی می توان انرژی مورد نیاز این فضاها را با فرستادن هوای خنک تامین کرد.
- در صورتی که در بیمارستانهای ناحیه ای سیستم انتخابی رادیاتور و کولر تبخیری باشد در فصل گرم ممکن است نیاز به خنک کردن تبریدی باشد.
- در بیمارستانهای کوچک و دورافتاده که از نظر اقتصادی و مشکلات نگهداری از انتخاب چیلر برای خنک کردن پرهیز می شود استفاده از کولر تبخیری برای این فضاها اجتناب ناپذیر است.
- در بیمارستانهای منطقه ای ٬ قطبی و کشوری سیستم هوارسانی باید طوری طراحی شود که در فصلهایی که فضاهای محیطی نیاز به گرم کردن دارند بتوان فضاهای منطقه داخلی را خنک کرد. به این منظور فضاهای منطقه ای داخلی لازم است مدارهای لوله کشی آب سردکننده جداگانه ای داشته باشند.
سیستم رادیاتور و سیستم فن کویل برای کنترل شرایط فضاهای منطقه داخلی توانایی لازم را ندارند و لازم است از نصب این سیستمها در این اتاقها خودداری شود.
- چون سیستم رادیاتور از شبکه لوله کشی توزیع آب گرم کننده عمومی بیمارستان تغذیه می شود بنابراین در هیچ فصلی قادر نیست انرژی سرمایی مورد نیاز این اتاقها را تامین کند.
- چون سیستم فن کویل در فصل سرد از شبکه لوله کشی توزیع آب گرم کننده عمومی بیمارستان تغذیه می شود در این فصل به این اتاقهای منطقه داخلی گرما می رساند که به آن نیاز ندارند در نتیجه این اتاقها بیهوده گرم می شوند.
- ممکن است به منظور خنک کردن این اتاقها در فصل گرم چیلر جداگانه و لوله کشی آب سرد کننده جداگانه ای برای این اتاقها پیش بینی کرد.انتخاب این سیستم به دلیل پیچیدگی ٬ مشکلات نگهداری و افزایش غیر قابل توجه هزینه توصیه نمی شود.
انواع سیستم های تاسیسات و تهویه در بیمارستان : اقلیم معتدل و بارانی
فضاهای منطقه محیطی بخشهای بستری داخلی/جراحی
بیشتر مناطق شمالی کشور در حاشیه دریای مازندران از چنین اقلیمی برخوردارند. نکاتی که در مورد انتخاب سیستم برای فضاهای محیطی در اقلیم معتدل آمده غالبا برای انتخاب سیستم های مورد نیاز در اقلیم معتدل و بارانی قابل استفاده است و در این قسمت تکرار نمی شود. در این قسمت٬ از نظر انتخاب سیستم مناسب فقط به نکاتی اشاره می شود که اقلیم معتدل و بارانی را از اقلیم معتدل جدا و متمایز می کند.
- مهمترین عامل متمایز کننده در این اقلیم اثر نفوذ شدید رطوبت به فضاهای بخش است.
در فصلهای بینابینی شرایط این فضاها با استفاده از دما و رطوبت هوای خارج نسبت به اقلیم معتدل مناسبتر است.
- در صورتی که جهت قرار گرفتن اتاقهای بستری با توجه به جریان باد مرطوب خارجی در این فصل می توان با استفاده از تعویض هوای طبیعی شرایط مناسبی در این اتاقها انتظار داشت.
در فصل سرد فضاهای منطقه محیطی در این اقلیم غالبا در طول ۲-۳ ماه نیاز به گرم کردن دارند. در انتخاب تاسیسات مکانیکی برای گرم کردن این فضاها نکات زیر لازم است رعایت شود:
- در صورت استفاده از رادیاتور در بیمارستان ناحیه ای رادیاتور باید از نوعی انتخاب شود که در برابر اثر رطوبت مقاومت بیشتری داشته باشد. این امر باید در مورد لوله های آب گرم کننده تغذیه کننده رادیاتور نیز رعایت شود.
- در بیمارستان منطقه ای٬ قطبی و کشوری سیستمهای زیر مناسب است:
- نصب فن کویل در هر اتاق
- هوارسانی
در این اقلیم در فصل گرم برای خنک کردن اتاقهای بیمار نمی توان از کولر تبخیری استفاده کرد و به علت رطوبت زیاد هوا کولر تبخیری کارایی ندارد. برای خنک کردن فضاهای محیطی در این اقلیم راه حل زیر باید مورد توجه قرار گیرد:
- در بیمارستان های دورافتاده و کوچک که برای گرم کردن این فضاها از رادیاتور استفاده میشود ممکن است برای خنک کردن در فصل گرم از پنکه سقفی در هر اتاق استفاده کرد.
- در بیمارستانهای ناحیه ای که گرم کردن با استفاده از رادیاتور باشد ممکن است برای خنک کردن در فصل گرم در هر اتاق یک کولر گازی نصب شود. این سیستم به دلیل گران بودن و مشکلات نگهداری برای بیمارستانهای ناحیه ای توصیه نمی شود.
- بنابراین در بیمارستانهای ناحیه ای٬ منطقه ای ٬ قطبی و کشوری در این اقلیم بهتر است از نصب رادیاتور در اتاقهای بستری پرهیز شود و طراحی فضاهای منطقه ای محیطی بخشهای داخلی/ جراحی با استفاده از یکی از دو سیستم زیر صورت گیرد:
- نصب فن کویل در هر اتاق
- هوارسانی
در این اقلیم سیستمهای فن کویل یا هوارسانی باید نکات زیر رعایت شود:
- کانالهای هوای رفت٬ برگشت و تخلیه همه جا از جنس آلومینیومی باشد.
- لوله کشی برای فن کویل با لوله های پلیمریPERT-AL-PERT) یا PERT یا PEX-AL-PEX یا (PEX صورت گیرد.
- دریچه های هوای رفت و برگشت و تخلیه همه جا آلومینیومی باشد.
فضاهای منطقه داخلی بخشهای بستری داخلی/جراحی
در انتخاب سیستم برای فضاهای داخلی این بخشها در اقلیم معتدل و بارانی لازم است نکاتی که در مورد اقلیم معتدل امده رعایت شود. در این اقلیم برای خنک کردن این فضاها نمی توان از کولر تبخیری استفاده کرد. کانال کشی برای هوای رفت٬ برگشت و تخلیه در این اقلیم باید از جنس الومینیوم باشد.
انواع سیستم های تاسیسات و تهویه در بیمارستان :اقلیم سرد و کوهستانی
فضاهای منطقه محیطی بخشهای داخلی/جراحی
بیشتر مناطق کوهستانی شمال غربی و غرب کشور از چنین اقلیمی برخوردارند. ولی برخی مناطق کوهستانی در رشته کوه های زاگرس و نیز در شمال خراسان ممکن است چنین اقلیمی نداشته باشند. در بخشهای بستری داخلی/جراحی بیشتر فضاهایی که به هوای خارج پنجره یا جدار خارجی راه دارند معمولا به اتاقهای بیمار اختصاص می یابند. در این اقلیم فصل سرد طولانی است و معمولا در چند ماه از سال ادامه می یابد. از نظر تاسیسات مکانیکی مهمترین مسئله در این فضاهای محیطی گرم کردن هوا در فصل سرد است. در انتخاب سیستم گرمایی در این اقلیم و برای فضاهای منطقه محیطی نکات زیر لازم است مورد توجه قرار گیرد:
- در صورتی که محل بیمارستان در منطقه بسیار سرد باشد ممکن است در فصل گرم نیاز به خنک کردن نداشته باشد. در این صورت نصب رادیاتور در هر اتاق بیمار به خصوص در بیمارستانهای ناحیه ای کافی است.
- در انتخاب نوع رادیاتور و محل نصب آن باید نکات لازم را رعایت کرد.
- در فصل سرد جریان هوا از درزهای پنجره می تواند تعویض هوای طبیعی مورد نیاز این اتاقها را تامین کند.
- در بیشتر مناطق سردسیر کوهستانی معمولا رطوبت نسبی هوای خارج پایین است و در صورت نصب رادیاتور هوای داخل گرم و خشک می شود. به این منظور در فصل سرد لازم است برای افزایش رطوبت هوا پیش بینیهایی صورت گیرد. یکی از راههای افزایش رطوبت در فصل سرد قرار دادن محفظه های آب روی رادیاتورها است. در این سیستم لازم است این محفظه ها بطور ادواری رسوب گیری و ضد عفونی شود.
در صورتیکه در فصل گرم نیاز به خنک کردن باشد نکات زیر در انتخاب سیستم باید مورد توجه قرار گیرد.
- در بیمارستانهای ناحیه ای برای خنک کردن فضاهای منطقه محیطی می توان از کولر تبخیری استفاده کرد. در این صورت شرایطی که برای انتخاب و طراحی و نصب کولر تبخیری لازم است باید رعایت شود.
- در بیمارستانهای منطقه ای٬ قطبی و کشوری در این اقلیم به منظور خنک کردن فضاهای منطقه ی محیطی در فصل گرم به خصوص در اتاق بیمار می توان از سیستمهای زیر استفاده کرد:
- نصب فن کویل در هر اتاق
- هوا رسانی مرکزی
.C در صورت استفاده از سیستم فن کویل یا هوارسان مرکزی نکاتی که قبلا گفته شد باید رعایت شود.
فصلهای بینابینی در این اقلیم نسبتا طولانی است و معمولا در قسمتی از تابستان هم ادامه دارد. برای کنترل شرایط هوای فضاهای منطقه ی محیطی این بخشها توجه به نکات زیر لازم است:
- تعویض هوای اتاق بیمار به مقدار ۱ تا ۲ بار در ساعت از طریق درزهای پنجره ها به طور طبیعی امکانپذیر است.
- کنترل دقیق رطوبت در این اتاقها در بیمارستان های ناحیه ای ضروری است.
- تصفیه هوای ورودی به اتاقها در بیمارستان های ناحیه ای ضروری نیست.
- در صورتی که برای کنترل شرایط هوای این فضاها در بیمارستانهای منطقه ای ٬ قطبی و کشوری از سیستم فن کویل با هوای جداگانه یا سیستم هوارسانی استفاده کرد. در این صورت امکان تصفیه هوای تازه نیز در این سطح بیمارستانها وجود خواهد داشت.
فضاهای منطقه داخلی بخشهای بستری داخلی/جراحی
فضاهای منطقه داخلی در این بخشها در همه فصل های سال نیاز به خنک کردن دارند و معمولا از شرایط هوای بیرون تاثیر نمی پذیرند. در انتخاب سیستم برای فضاهای منطقه ی داخلی این بخشها در اقلیم سرد و کوهستانی نکاتی که قبلا ذکر شد باید رعایت شود.
انواع سیستم های تاسیسات و تهویه در بیمارستان :اقلیم گرم و خشک و بیابانی
فضاهای منطقه محیطی بخشهای بستری داخلی/جراحی
بیشتر مناطق گرم و خشک و بیابانی از کویر مرکزی کشور تاثیر می پذیرد که معمولا در چند ماه از سال هوای گرم یا بسیار گرم و خشک دارند. خصوصیت مهم مناطق این اقلیم آن است که اختلاف دمای روز و شب در آنها زیاد است و در برخی موارد فضاهای منطقه ی محیطی در روز نیاز به خنک کردن و در شب نیاز به گرم کردن دارند.از نظر تاسیسات مکانیکی مهمترین مسئله در این فضاها خنک کردن در فصل گرم است که در چند ماه از سال ادامه می یابد. در انتخاب سیستمهای خنک کننده در ماههای گرم این اقلیم برای فضاهای منطقه ی محیطی نکات زیر باید مورد توجه قرار گیرد:
- با وجود این که هوای خارج در این اقلیم خشک است ولی به علت بالا بودن دما در فصل گرم معمولا کولر تبخیری توانایی خنک کردن فضاهای محیطی را ندارد. در بیمارستانهای کوچک و در نقاط دور افتاده که گرایش به سمت سیستمهای ارزان قیمت و ساده با نگهداری آسان است ممکن است بتوان از کولر تبخیری برای خنک کردن فضاها ی منطقه محیطی این بخشها استفاده کرد. در این صورت نکاتی که قبلا در مورد کاربرد کولرهای تبخیری آمده باید رعایت شود.
- برای خنک کردن هوای اتاقهای بستری در ماههای گرم در این اقلیم ممکن است از کولر گازی استفاده شود. در استفاده از این سیستم نکات زیر باید مورد توجه قرار گیرد:
- در هر اتاق لازم است کولر گازی به دیوار یا پنجره نصب شود.
- نصب کولر گازی در هر اتاق مستلزم شبکه ی گسترده ای از کابل کشی در بخشهای بستری داخلی/جراحی است.
- کولر گازی نسبت به انواع دیگر سیستمهای خنک کننده عمر کوتاه دارد.
- راندمان کولر گازی پایین است.
- کولرگازی در زمان بهره برداری نیاز به سرویس مداوم دارد.
- نصب کولر گازی در تعداد زیادی فضاهای محیطی که مستلزم جاسازی روی دیوارها و پنجره های خارجی است از نظر معماری مطلوب نیست.
- کولر گازی توانایی خنک کردن فضاهای محیطی را دارد. با این سیستم تامین هوای مورد نیاز تعویض هوا امکان پذیر است.
- در صورتی که فضاهای منطقه محیطی در فصل سرد بار گرمایی کمی داشته باشند ممکن است با اضافه کردن کویل برقی در این کولرهای گازی بتوان با همین دستگاه گرمای مورد نیاز اتاق را در فصل سرد نیز تامین کرد.
3- در بیمارستانهای ناحیه ای٬ منطقه ای ٬ قطبی و کشوری در این اقلیم برای خنک کردن فضاهای محیطی در ماههای گرم سیستمهای زیر مناسب است:
- نصب فن کویل در هر اتاق
- هوارسانی مرکزی
4- در صورت نصب فن کویل نکات زیر باید مورد توجه قرار گیرد:
- نکاتی که قبلا در مورد سیستم فن کویل آمده رعایت شود.
- سیستم فن کویل این توانایی را دارد که فن کویلهای مختلف هم زمان هوا را خنک یا گرم کنند. در این صورت لوله کشی تغذیه فن کویلها با آب سرد کننده و آب گرم کننده باید از هم جدا باشند و فن کویل از نوع چهار لوله ای با شرایط کنترل مخصوص انتخاب شود.
- ممکن است فن کویل از نوعی انتخاب شود که اساسا برای خنک کردن هوای اتاق باشد ولی با اضافه کردن یک کویل کوچک الکتریکی بتواند در مواقع نیاز در وضعیت گرم کردن قرار گیرد. این کار به کمک کنترلهای مخصوص امکان پذیر است.
- استفاده از سیستم فن کویل در بیمارستان های ناحیه ای و منطقه ای در این اقلیم ترجیح دارد.
(5 در صورت استفاده از سیستم هوارسانی نکات زیر باید مورد توجه قرار گیرد:
- نکاتی که در بند قبل در رابطه با سیستم هوارسانی آمده رعایت شود.
- در صورتی که بیمارستان در محلی باشد که اختلاف دمای شب و روز در فصل گرم لزوم خنک کردن اتاقهای بیمار را در مدت روز و گرم کردن آن در شب ایجاد کند لازم است لوله کشی توزیع آب سرد کننده و آب گرم کننده با توجه به ضرورت امر برای تغذیه هوارسان به صورت جداگانه و مستقل طراحی شود و روی دستگاه هوارسان کنترل لازم برای این تغییر پیش بینی شود.
- استفاده از سیستم هوارسانی در بیمارستانهای قطبی و کشوری در این اقلیم ترجیح دارد.
فصل سرد در این اقلیم کوتاه است ولی در برخی مناطق ممکن است در برخی از مناطق کوهستانی دمای هوا خیلی پایین باشد. به هر حال گرم کردن فضاهای محیطی بخش های بستری داخلی/ جراحی در این اقلیم معمولا ضروری است. گرم کردن هوای فضاهای محیطی این بخشها علاوه بر فصل سرد در شب ( به علت اختلاف دمای زیاد شب و روز در این اقلیم) نیز اغلب لازم می شود. در این مورد راههایی که برای گرم کردن هوای این فضاها به هنگام شب آمد مورد توجه قرار گیرد.
- انتخاب سیستم گرم کننده برای اتاقهای بیمار در این اقلیم از سیستمهای خنک کننده انتخاب شده تبعیت می کند و باید با آن هماهنگ باشد:
- در صورتی که سیستم خنک کننده کولر تبخیری باشد سیستم گرم کننده مناسب رادیاتور می باشد.
- اگر برای خنک کردن از نصب کولر گازی در هر اتاق استفاده شود ممکن است با اضافه کردن فن کویل برقی بتوان این فضاها را در فصل سرد هم گرم کرد.
- در صورت استفاده از فن کویل برای خنک کردن می توان در فصل سرد هم از همین دستگاه برای گرم کردن استفاده کرد.
- در صورت انتخاب سیستم هوارسانی برای خنک کردن این سیستم در فصل سرد هم توانایی گرم کردن فضاها را دارد.
تامین هوای تازه ی بیرون و تعویض هوای فضاهای منطقه ی محیطی در این اقلیم اهمیت زیادی دارد و بر حسب شرایط ویژه محل بیمارستان باید مورد توجه قرار گیرد:
- در بسیاری از مناطق این اقلیم هوای بیرون با گرد و غبار و باد همراه است. این شرایط بیشتر در فصل های بینابینی اتفاق می افتد. بنابراین تعویض هوای طبیعی با استفاده از پنچره های بازشو یا درزهای پنجره ها در این اقلیم مطلوب نیست.
- در صورت استفاده از سیستم فن کویل لازم است هوای تازه ی مورد نیاز فضاهای منطقه محیطی جداگانه و پس از عبور از فیلتر های جذب کننده ی ذرات گرد و غبار به این فضاها تزریق شود.
- در صورت انتخاب سیستم هوارسانی این سیستم قادر است هوای بیرون را به مقدار مورد نیاز به فضاها تزریق کند. در این سیستم امکان اضافه کردن فیلترهای جذب کننده ذرات گردوغبار وجود دارد.
خشکی هوای بیرون در این اقلیم ایجاب می کند که برای افزایش رطوبت نسبی فضاهای منطقه محیطی این بخشها به خصوص در فصل سرد تمهیداتی پیش بینی شود.
- در فصل سرد در صورتی که سیستم گرم کننده رادیاتور یا فن کویل باشد هوای فضاهای محیطی از جمله اتاقهای بیمار بسیار خشک خواهد شد. در این صورت لازم است از دستگاههای رطوبت زن موضعی استفاده شود.
- در صورتی که سیستم انتخاب شده هوارسانی باشد افزایش رطوبت نسبی به میزان مورد نیاز کاملا امکان پذیر است
فضاهای منطقه داخلی بخشهای بستری داخلی/جراحی
در این اقلیم فضاهای منطقه ی داخلی در این بخشها در همه ماههای سال نیاز به خنک کردن دارند و معمولا از شرایط بیرون تاثیر نمی پذیرند. در انتخاب سیستم برای فضاهای منطقه داخلی این بخشها در اقلیم گرم و خشک و بیابانی از نکاتی که قبلا بیان شد می توان استفاده کرد.
انواع سیستم های تاسیسات و تهویه در بیمارستان :اقلیم گرم و مرطوب
فضاهای منطقه محیطی بخشهای بستری داخلی/جراحی
بیشتر مناطق جنوبی کشور در حاشیه خلیج فارس از چنین اقلیمی برخوردارند. عوامل مهم و تاثیرگذار در این اقلیم:
- در طول چند ماه از سال دمای هوا بالا است و چون با رطوبت زیاد همراه است شرایط آسایش لازم است به کمک دستگاههای خنک کننده مکانیکی تامین شود. اثر رطوبت در دمای بالا شرایط نامطلوبی را فراهم می آورد که باید با آن مقابله شود.
- در این ماهها هوای گرم و مرطوب بیرون در بیشتر شهرهای این اقلیم در عین حال به مواد شیمیایی گوناگون آغشته است که موجب خوردگی سریع فلزی می شود.
در این ماههای گرم و مرطوب سال به منظور کنترل شرایط هوای فضاهای منطقه محیطی به خصوص اتاقهای بیمار توسط سیستمهای خنک کننده باید با رعایت نکات زیر صورت گیرد:
- نکات اصلی که در انتخاب سیستم خنک کردن فضاهای منطقه ی محیطی در این اقلیم در فصل گرم باید مورد توجه قرار گیرد عبارت است از:
- مقابله با دمای هوای گرم
- مقابله با نفوذ رطوبت
- مقابله با اثر خورندگی مواد شیمیایی
(2 کولر تبخیری در این اقلیم به دلیل دما و رطوبت بالا توانایی کنترل شرایط هوای فضاهای منطقه محیطی را در فصل گرم ندارد.
(3 کولر گازی توانایی خنک کردن اتاقهای بستری و تامین هوای مورد نیاز آنها را دارد ولی به دلایلی که آمد استفاده از این سیستم در اتاقهای متعدد بیمار در طراحی بیمارستان های جدید توصیه نمی شود هر چند استفاده از این سیستم در ساختمانهای موجود ممکن است راه حل مطلوبی باشد.
(4 سیستم فن کویل توانایی لازم را برای خنک کردن اتاقهای بیمار در فصل گرم و مرطوب را دارد. در صورت انتخاب این سیستم در این اقلیم نکات زیر باید مورد توجه قرار گیرد:
- به دلیل اثر شدید خوردگی در این اقلیم لوله کشی فن کویل از نوع پلیمری باشدPERT-AL-PERT یا PEX-AL-PEX یا PERTیا (PEX
- تعویض هوا و تامین هوای تازه مورد نیاز اتاقهای بستری با سیستم فن کویل امکان پذیر نیست و لازم است هوای تازه جداگانه به این اتاقها تزریق شود. کانال کشی باید با ورق آلومینیومی باشد. استفاده از کانالهای پشم شیشه مجاز نیست.
- در سطح بیمارستانهای ناحیه ای برای خنک کردن فضاهای منطقه محیطی این بخشها سیستم فن کویل توصیه می شود.
5- سیستم هوارسانی توانایی کنترل دقیق شرایط هوای اتاق بستری در این بخشها را دارد. در صورت استفاده از سیستم هوارسانی نکات زیر رعایت شود:
- در سیستم هوارسانی مسئله مهم انتخاب نوع کنترل است. در سیستم هوارسانی متداول کنترل شرایط هوای هر اتاق بستری به طور مستقل ممکن نیست با این سیستم کنترل دقیق رطوبت هم ممکن نیست. با انتخاب سیستم دوباره گرمکن لازم است برای جلوگیری از اتلاف انرژی نکاتی که در کدهای انرژی آمده است رعایت شود.
- کانال کشی باید با ورق آلومینیومی باشد. استفاده از کانال پشم شیشه مجاز نیست.
- در سطح بیمارستانهای منطقه ای٬ قطبی و کشوری برای کنترل شرایط هوای فضاهای منطقه محیطی بخشهای بستری/جراحی در فصل گرم و مرطوب سیستم هوارسانی توصیه می شود.
فصل گرم در این اقلیم طولانی است و بر حسب محل بیمارستان در ماههایی از فصل گرم درصد رطوبت نسبی خیلی بالا است. در ماههای دیگر سال به خصوص در ماههای زمستان شرایط هوای این اقلیم به اقلیم معتدل نزدیک است. برای کنترل شرایط اتاقهای بستری در این ماهها نکات زیر در طراحی باید مورد توجه قرار گیرد:
- در بسیاری از مناطق این اقلیم گرم کردن اتاقهای بستری در زمستان ضرورت ندارد. دمای هوای برون در بسیاری از نقاط این اقلیم در سردترین روزهای سال بین ۵ تا ۱۰ درجه سانتی گراد است که با اثر بارهای داخلی در این اتاقها (روشنایی-جمعیت) می تواند مطلوب باشد و حداکثر ممکن است در چند هفته به گرم کردن نیاز باشد.
- در صورت استفاده از کولر گازی برای فصل گرم ممکن است با اضافه کردن کویل گرم کننده برقی در این کولرها گرمای مورد نیاز فصل سرد را هم پاسخ داد.
- در صورت استفاده از فن کویل در فصل سرد هم می توان از این سیستم برای گرم کردن بهره گرفت. در این حالت ممکن است در داخل فن کویل یک عدد کویل برقی کوچک اضافه کرد تا از لوله کشی آب گرم کننده پرهیز شود.
- در صورت استفاده از سیستم هوارسانی این سیستم می تواند گرمای مورد نیاز را تامین کند.
- در این ماهها تعویض هوای مورد نیاز اتاقهای بیمار ممکن است با روش تهویه طبیعی ( باز کردن پنجره ها چند نوبت در شبانه روز یا درزهای پنجره ها) عملی شود.
- مهمترین موضوع در انتخاب سیستم در این اقلیم مقابله با خوردگی است. در این مورد نکات زیر توصیه می شود:
- کاهش سطح فلزی تا جایی که امکان دارد.
- رنگ آمیزی ادواری سطوح فلزی تاسیسات مکانیکی
- پرهیز از نصب رادیاتور فولادی در اتاقهای بستری
- استفاده از ورقهای آلومینیومی در کانال کشی های مورد نیاز
- استفاده از لوله های پلیمری در لوله کشی های مورد نیاز

برگرفته از سایت پیشگامان صنعت
 ایران دما-پایگاه آموزش مهندسی تاسیسات | مقالات آموزشی،نقشه اتوکد,نرم افزارکتاب مهندسی تاسیسات
ایران دما-پایگاه آموزش مهندسی تاسیسات | مقالات آموزشی،نقشه اتوکد,نرم افزارکتاب مهندسی تاسیسات